Эндогенные факторы риска развития врожденной расщелины верхней губы и неба, особенности пренатальной ультразвуковой диагностики
- Резюме
- Для цитирования
- Авторы
- Abstract
- Полный текст
- На этапах предгравидарной подготовки и наблюдения во время беременности необходимо сформировать группы женщин с высоким риском развития ВРГН. В эту группу должны быть включены женщины, имеющие в семейном и личном анамнезе врожденные пороки развития, хронические инфекции органов малого таза, перенесшие во время гестации острую респираторную вирусную инфекцию (грипп, коронавирус и др.), имеющие осложненное течение гестации (многоводие, маловодие и др.). При выявлении инфекций половых органов необходима их максимальная санация.
- Особого внимания в этом вопросе требуют женщины, проживающие в экологически неблагополучных регионах (зоны Приаралья и аридные зоны).
- Среди беременных данной группы необходимо проведение тщательного УЗ- и биохимического скрининга для раннего выявления патологии и решения вопроса о пролонгировании или прерывании беременности.
- Необходимо проведение профилактики и лечения микроэлементозов витаминно-минеральными комплексами на этапах предгравидарной подготовки, при беременности и в периоде лактации.
- Литература
- Амануллаев Р.А. Совершенствование медицинской реабилитации детей с врожденной расщелиной верхней губы и неба в Республике Узбекистан: дисс. … д-ра мед.наук. Ташкент; 2019. Amanullaev R.A. Improving medical rehabilitation of children with congenital cleft lip and palate in the Republic of Uzbekistan: dis. ... Dr. med. Sci. Tashkent; 2019. (in Russian)
- Бабаджанова Г.С. Патогенетические аспекты нарушений репродуктивной функции, их коррекция и прогнозирование здорового потомства у женщин с некоторыми видами хронических TORCH-инфекции: автореф. дис. … д-ра мед. наук. Ташкент; 2012. Babajanova G.S. Pathogenetic aspects of reproductive function disorders, their correction and prediction of healthy offspring in women with certain types of chronic TORCH infections: abstract. dis. ... med. Sci. Tashkent; 2012. (in Russian)
- Иноятов А.Ш. Экологические клинико-иммунологические факторы риска развития врожденных пороков челюстно-лицевой области и их профилактика: автореф. дис. ... д-ра мед. наук. Ташкент; 2017. Inoyatov A.Sh. Environmental clinical and immunological risk factors for the development of congenital malformations of the maxillofacial region and their prevention: abstract. dis. ... Dr. med. Sci. Tashkent; 2017. (in Russian)
- Исаков Л.О. Комплексная реабилитация детей с врожденной расщелиной верхней губы и неба и профилактика их развития в Республике Саха: автореф. дис. … канд. мед. наук. Иркутск; 2018. Isakov L.O. Comprehensive rehabilitation of children with congenital cleft lip and palate and prevention of their development in the Republic of Sаkhа: abstract. dis. ... Cand. med. Sci. Irkutsk; 2018. (in Russian)
- Керкешеко Г.О., Арутюнян А.В., Аржанова О.Н., Милютина О.П. Оптимизация терапии фолатами при осложнениях беременности. Журнал акушерства и женских болезней. 2013;62(6):25–36. Kerkeshko G.O., Arutjunyan A.V., Arzhanova O.N., Milyutina Yu.P. Folate therapy optimization in complicated pregnancy. Journal of Obstetrics and Women's Diseases. 2013;62(6):25–36.
- Кудратова Д.Ш. Пренатальные предикторы риска развития внутриутробных аномалий у плода: автореф. дисс. … канд. мед. наук. Бухара; 2022. Kudratova D.Sh. Prenatal predictors of the risk of developing intrauterine anomalies in the fetus: abstract. diss. ... Cand. med. Sci. Bukhara; 2022. (in Russian)
- Кудратова Д.Ш. Медико-социальные проблемы развития врожденных пороков в период пандемии. Вестник науки и образования. 2020;22(3):57–61. Kudratova D.Sh., Medical and social problems of the development of congenital malformations during a pandemic. Bulletin of science and education. 2020;22(3):57–61. (in Russian)
- Кудратова Д.Ш., Каттаходжаева М.Х. Прогнозирование и коррекция рождения маловесных детей. International conference on teaching, education and new learning technologies. 2023;1(1):752–762. Kudratova D.Sh., Kattakhodzhaeva M.Kh. Prediction and correction of the birth of low birth weight children. International conference on teaching, education and new learning technologies. 2023;1(1):752–762. (in Russian)
- Каттаходжаева М., Енькова Е., Ихтиярова Г. и др. Современные аспекты диагностики и лечения хронических воспалительных заболеваний нижнего отдела гениталий у женщин. In Library. 2022;22(1):541–545. Kattakhodzhaeva M., Enkova E., Ikhtiyarova G. et al. Modern aspects of diagnosis and treatment of chronic inflammatory diseases of the lower genitalia in women. In Library. 2022;22(1):541–545. (in Russian)
- Мухамедов И.М., Каттаходжаева М.Х., Хужаева Ш.А. Репродуктив ешдаги аелларда меъерда ва патологик ҳолатларда жинсий аъзолар микрофлораси. Ташкент; 2019. Mukhamedov I.M., Kattakhodzhaeva M.Kh., Khuzhaeva Sh.A. Genital microflora in normal and pathological conditions in women of reproductive age. Tashkent; 2019. (in Uzbek)
- Мочалова М.Н., Мудров В.А., Мудров А.А. Роль состава околоплодных вод в структуре перинатальной патологии. Журнал акушерства и женских болезней. 2019;68(2):95–108. Mochalova M.N., Mudrov V.A., Mudrov A.A. Amniotic fluid composition and its role in perinatal pathology. Journal of Obstetrics and Women's Diseases. 2019;68(2):95–108. (in Russian). DOI: 10.17816/JOWD68295-108
- Муртазаев С.М. Ранняя комплексная предоперационная подготовка и лечение детей с врожденной сквозной расщелиной верхней губы и неба: aвтореф. дис. … д-ра мед. наук. Ташкент, 2010. Murtazaev S.M. Early comprehensive preoperative preparation and treatment of children with congenital through cleft of the upper lip and palate: abstract. dis. ... med. Sci. Tashkent, 2010. (in Russian)
- Мудров В.А., Мочалова М.Н., Мудров А.А. Особенности определения количества амниотических вод на современном этапе. Журнал акушерства и женских болезней. 2018;67(5):74–84. Mudrov V.A., Mochalova M.N., Mudrov A.A. Amniotic fluid volume assessment at the present stage of development. Journal of Obstetrics and Women's Diseases. 2018;67(5):74–84. (in Russian). DOI: 10.17816/JOWD67574-84
- Топольницкий О.З. Детская стоматология. М.; 2017. Topolnitsky O.Z. Children's dentistry. Moscow; 2017. (in Russian)
- Таласенко А.К., Грищенко О.В. Изучение физико-химических свойств околоплодных вод методом динамической тензометрии. Научное сообщество студентов XXI столетия. Естественные науки. Новосибирск; 2015:47–51. Talasenko A.K., Grishchenko O.V. Study of the physicochemical properties of amniotic fluid using dynamic strain measurement. Scientific community of students of the XXI century. Natural Sciences. Novosibirsk; 2015:47–51. (in Russian)
- Abdullaeva L., Kattahodjaeva M., Safarov A. Clinical and morphological parallels in pregnancy complicated by polyhydramnios. in Library. 2022;22(1):4137–4141.
- ten Broek C.M.A., Bots J., Varela-Lasheras I. et al. Amniotic fluid volume associated with fetal anomalies diagnosed in a reference center in the Brazilian Northeast. Plos One. 2013;8(11):е81824. DOI: 10.1371/journal.pone.0081824
Цель исследования: изучить эндогенные факторы, вызывающие формирование врожденной расщелины губы и неба, а также улучшение пренатальной диагностики данной патологии у плодов.
Дизайн исследования: ретроспективный анализ 69 клинических случаев врожденной расщелины верхней губы и неба.
Материал и методы. Ретроспективно были изучены течение беременностей, перенесенные женщинами заболевания, а также результаты пренатального ультразвукового исследования на основании представленной медицинской документации. Для определения диагностической значимости показателей использованы определение чувствительности, специфичности, прогностической ценности отрицательного результата методом ранней диагностики ультразвуковых и биохимических маркеров в скрининг-центре. В качестве критерия, определяющего, является ли исследуемый признак фактором риска заболевания, было использовано отношение шансов.
Результаты. Изучены анамнез, особенности течения беременности. От первой беременности родилось 29% детей, от повторных — 71%. В анамнезе при ультразвуковом обследовании у 65% женщин отмечено помутнение околоплодных вод, из них в 11,5% случаев с многоводием, в 2,8% — с маловодием. У 23% женщин до рождения ребенка с врожденной расщелиной верхней губы и неба предшествовали выкидыши и отставания развития плода, причиной которых являлись TORCH-инфекции. В 13% случаев аномалий развития плода при ультразвуковых исследованиях в антенатальном периоде патология не была выявлена, что свидетельствует о некачественных исследованиях.
Заключение. Полученные нами данные обследования и опроса 65% матерей в перинатальном периоде беременности указывают на ведущую роль инфекции урогенитальной системы в совокупности с другими факторами в формировании и развитии у детей врожденной расщелины губы и неба. Микробиологические исследования женщин перед и во время беременности и проведение при необходимости этиотропной терапии в сочетании с фолатотерапией поможет значительно снизить число рождения детей с врожденной расщелиной губы и неба.
Ключевые слова: врожденные пороки развития лица, осложнения беременности, ультразвуковая диагностика, эндогенные факторы
Скачать PDFКаттаходжаева М.Х., Муртазаев С.М., Енькова Е.В., Кудратова Д.Ш., Хасанов Ш.М. Эндогенные
факторы риска развития врожденной расщелины верхней губы и неба, особенности пренатальной ультразвуковой диагностики. Женское здоровье и репродукция. 2023. № 6 (61). DOI: 10.31550/2712-8598-2023-6-1-ZhZiR. URL: https://journalgynecology.ru/statyi/endogennye-faktory-riska-razvitiya-vrozhdennoj-rasshheliny-verhnej-guby-i-neba-osobennosti-prenatalnoj-ultrazvukovoj-diagnostiki/ (дата обращения: дд.мм.гггг).
Каттаходжаева Махмуда Хамдамовна — д. м. н., профессор, заведующая кафедрой акушерства и гинекологии Ташкентского государственного стоматологического института. Республика Узбекистан, г. Ташкент, ул. Махтумкули, д. 103. https://orcid.org/0000-0002-7944-4514. E-mail: mahmuda-grant@mail.ru
Кудратова Дилноза Шарифовна — старший преподаватель Ташкентского государственного стоматологического института. Республика Узбекистан, г. Ташкент, ул. Махтумкули, д. 103. https://orcid.org/0009-0007-9961-5695. E-mail: dilnoza.kudratova@mail.ru
Муртазаев Саидиало Муртазаевич — д. м. н., профессор, Ташкентский государственный стоматологический институт. Республика Узбекистан, г. Ташкент, ул. Махтумкули, д. 103. https://orcid.org/0000-0002-7081-948X. E-mail: saidalomurtazaev@gmail.com
Хасанов Шухрат Махмудович — доцент, Ташкентский государственный стоматологический институт. Республика Узбекистан, г. Ташкент, ул. Махтумкули, д. 103. E-mail: hasshuhrat66@mail.ru
Енькова Елена Владимировна (автор для переписки) — профессор, ФГБОУ ВО «Воронежский государственный медицинский университет имени Н.Н. Бурденко». Российская Федерация, 394036, г. Воронеж, ул. Студенческая, д. 10. https://orcid.org/0000-0001-8885-1587. E-mail: enkova@bk.com
Endogenous risk factors for the development of congenital cleft upper lip and palate and its prenatal ultrasound diagnosis
Kattaxodjayeva M.H.1, Murtazaev S.M.1, Enkova E.V.2, Kudratova D.Sh.1, Hasanov Sh.M.1
1Tashkent State Dental Institute; 103 Magtymguly Str., Tashkent, Republic of Uzbekistan
2Voronezh State Medical University named after N.N. Burdenko; 9 Studencheskaya Str., Voronezh, Russian Federation 394036
Abstract
Aim: to study the endogenous factors causing the formation of congenital cleft lip and palate, as well as to improve the prenatal diagnosis of this pathology in fetuses.
Study design: retrospective analysis of 69 clinical cases of congenital cleft of the upper lip and palate.
Material and methods. The course of pregnancies, diseases suffered by women, as well as the results of prenatal ultrasound examination on the basis of the medical documentation provided were retrospectively studied. To determine the diagnostic significance of the indicators, the sensitivity, specificity and prognostic value of the negative result were determined by the method of early diagnosis of ultrasound and biochemical markers in the screening center. The odds ratio was used as a criterion determining whether the studied trait is a risk factor for the disease.
Results. Anamnesis, peculiarities of pregnancy course were studied. At the same time, 29% of children were born from the first, and 71% from repeated pregnancies. And anamnesis during ultrasound examination, 65% of women had turbidity of amniotic fluid, 11.5% of them with polyhydramnios, and 2.8% with low water content. 23% of women before the birth of a child with congenital cleft of the upper lip and palate were preceded by miscarriages and delays in fetal development caused by TORCH infections. In 13% of cases of fetal abnormalities during ultrasound examinations in the antenatal period, pathology was not detected, which indicates poor-quality studies.
Conclusion. The survey data obtained by us and the survey of 65% of mothers in the perinatal period of pregnancy indicate the leading role of infection of the urogenital system in combination with other factors in the formation and development of congenital cleft lip and palate in children. Microbiological studies of women before and during pregnancy and, if necessary, etiotropic therapy in combination with folate therapy will help significantly reduce the number of births of children with congenital cleft lip and palate.
Keywords: congenital malformations, facial development, ultrasound diagnostics, endogenous factors
Каттаходжаева М.Х.1, Муртазаев С.М.1, Енькова Е.В.2, Кудратова Д.Ш.1, Хасанов Ш.М.1
1 Ташкентский государственный стоматологический институт; Республика Узбекистан, г. Ташкент
2 Воронежский государственный медицинский университет им. Н.Н. Бурденко; Россия, г. Воронеж
Врожденные расщелины верхней губы и неба (ВРГН) являются одной из актуальных проблем детской стоматологии. Несмотря на большое количество работ, посвященных профилактике и лечению этих патологий, существует множество нерешенных проблем.
ВРГН сопровождается тяжелым комплексом анатомо-функциональных нарушений зубочелюстной и других систем, требующих длительного многоэтапного ортодонтического и хирургического лечения. Реабилитация детей с ВРГН начинается с периода новорожденности и заканчивается к 16–17 годам жизни ребенка, особенно при ее сквозных формах. В России региональные показатели частоты ВРГН колеблются от 1 : 630 до 1 : 1290 живорожденных детей [1, 12]. В Узбекистане частота рождения детей с ВРГН несколько выше и составляет 1 : 745, а в зоне Аральского региона — 1 : 540 [3, 4, 10]. Высокая частота рождения детей с ВРГН в зоне Аральского региона объясняется влиянием на эмбриогенез нарушенной экологии.
Все причины развития ВРГН можно условно разделить на экзогенные, эндогенные и наследственные. Из экзогенных факторов следует отметить ионизирующую радиацию, химические мутагены, включая лекарственные вещества, профессиональные вредности. Общеизвестно, что воздействие неблагоприятных факторов в первой половине беременности, начиная со 2-й недели, может привести к развитию патологий плода, в том числе формированию ВРГН. Установлено, что 70% таких пороков развития обусловлены влиянием экзогенных факторов, 20% — генетическими, 10% — хромосомными [1, 3, 13]. Из эндогенных факторов следует выделить болезни матери в первые 2 мес беременности, хронические заболевания половых органов, вирусные респираторные и другие приобретенные инфекции [2, 3].
Причину рождения детей с ВРГН, на наш взгляд, недостаточно связывать только с экзогенными факторами. Необходимо большое внимание уделить эндогенным причинам, особенно связанным с заболеваниями матери во время беременности. ВРГН могут быть выявлены во время беременности. В связи с этим проводится пренатальная ультразвуковая (УЗ) диагностика ВРГН. Эти исследования принципиально не влияют на течение беременности, но позволяют в последующем заранее спланировать квалифицированную специализированную медицинскую помощь новорожденному с первых дней жизни. Кроме того, УЗ-диагностика ВРГН у плода в ранний период эмбриогенеза позволяет решить вопрос прерывания беременности, особенно в том случае, если уже были факты рождения ребенка с такой же патологией в данной семье. Немаловажное значение имеют социально-экономические вопросы, связанные с реабилитацией детей в послеоперационном периоде.
Целью данного исследования явилось изучение эндогенных факторов, вызывающих формирование ВРГН, а также улучшение пренатальной диагностики данной патологии у плодов.
Материал и методы
Обследовано 69 женщин фертильного возраста, родивших детей с ВРГН, обратившихся в клинику детской хирургической стоматологии с новорожденными на лечение. Ретроспективно были изучены течение беременностей, перенесенные женщинами заболевания, результаты пренатального УЗ-исследования на основании представленной медицинской документации. Для определения диагностической значимости показателей использованы определение чувствительности, специфичности, прогностической ценности отрицательного результата методом ранней диагностики УЗ- и биохимических маркеров в скрининг-центре. В работе использованы инструментальные, клинико-биохимические методы исследования: определение уровня витамина В12, фолиевой кислоты, магния, цинка, α-фетопротеина (АФП), хорионического гонадотропина (ХГЧ), PAPP A с использованием анализаторов «Mindray DF-88A» и «Rayto 2100C». Проводили анализ крови на TORCH-комплекс, позволяющий выявить четыре заболевания, вызывающие внутриутробное инфицирование плода: токсоплазмоз, краснуху, цитомегаловирус и герпес, иммуноферментный анализ крови с определением титров антител IgG и IgM.
Статистическую обработку данных осуществляли в два этапа: 1) подготовка к статистическому анализу; 2) собственно статистический анализ. Подготовка к статистическому анализу включала изучение типов анализируемых переменных (учетных признаков), вида распределения каждого признака и формулировку задачи.
Результаты и обсуждение
Средний возраст обследованных женщин составил 26,8 ± 3,9 года и колебался от 19 до 44 лет: 20–24 лет — 62,5% (n = 26), 25–35 лет — 12,5% (n = 30), старше 35–40 лет — 20% (n = 2), старше 40 лет — 5% (n = 1). В ходе проведенного исследования установлено преобладание исследуемой группе женщин в возрасте 20–24 года. Это связано с общеизвестной статистикой высокой частоты родов в Узбекистане в раннем репродуктивном возрасте и наибольшим числом родов до 35 лет.
При анализе социально-географических условий проживания использовались рекомендации Р.А. Амануллаева (2019 г.). Установлено, что подавляющее большинство беременных проживали на территории с измененным (Ферганская долина) и сильно измененным (Хорезмская область и Республика Каракалпакстан) типом условий проживания (9,8 и 86,3% соответственно; р < 0,01). Территория Аральского региона относится к зоне экологического бедствия.
Женщины преимущественно являлись жительницами городов (83%), сельские жительницы составили всего 17% (р < 0,01). Изучение рода занятий беременных показало, что среди них преобладали служащие и рабочие (39,7%). Остальные женщины были домохозяйками. Профессиональную подверженность факторам риска имели 18,1% женщин. В структуре профессиональных вредностей преобладали электромагнитные излучения (50,5%), контакт с биоматериалом (13,3%) и химическими веществами (12,4%), также отмечалась повышенная профессиональная речевая нагрузка (18,4%).
У 16,4% обследованных были случаи ВРГН и других аномалий в семейном анамнезе, преимущественно по первой материнской линии. У 16,4% обследованных имелись аномалии развития плода при предыдущих беременностях. При изучении распространенности хронических экстрагенитальных патологий беременных женщин установлена их высокая частота (88,6%). Наибольшую частоту имела железодефицитная анемия легкой и среднетяжелой степени, характерная для 72% женщин, выявленная в соответствии с принятыми в Узбекистане стандартами на основании клинико-лабораторных исследований и по уровню сывороточного железа в крови. В структуре хронических экстрагенитальных патологий беременных преобладали заболевания органов дыхания (24,0%), пищеварения (26,8%), мочевыделительной системы (17,0%), аллергические заболевания (18,5%), в том числе лекарственная (8,9%) и поливалентная (4,3%) аллергия. Согласно исследованиям, проведенным Д.Ш. Кудратовой у беременных с аномалиями развития плода в структуре хронических дефицитов микроэлементов среди беременных превалируют дефицит витамина D (9,8% случаев), цинка (12,9%) и хронические йоддефицитные состояния (7,5%) [6]. Выявлен отягощенный репродуктивный анамнез: искусственное прерывание беременности (67,2% случаев), медикаментозный аборт и самопроизвольные аборты (12,8%), преждевременные роды (14,5%) [6–8].
В таблице 1 представлены характеристики беременностей 69 исследованных женщин, родивших детей с ВРГН. Почти каждая третья женщина была первобеременной, а в 71% патология наблюдается при повторных беременностях.
Таблица 1.
Структура распределения детей с ВРГН в зависимости от паритета беременности
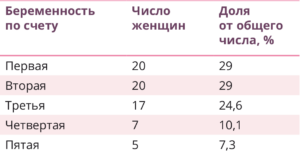
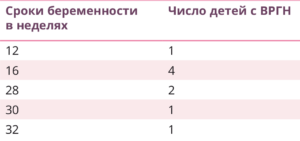
При анализе течения беременности, повлекшей рождение ребенка с ВРГН, установлено, что наиболее частым осложнением являлся угрожающий ранний самопроизвольный выкидыш (28,8%), острая респираторная вирусная инфекция (21,6%), рвота беременных (13,4%). При УЗ-исследовании у 45 (65%) беременных женщин отмечено многоводие, у 2 (2,8%) — маловодие. При УЗ-исследовании количество околоплодных вод определяли путем вычисления индекса амниотической жидкости. За нормоводие принимался индекс амниотической жидкости в III триместре беременности 10–25 см. Из всех опрошенных нами женщин, родивших детей с ВРГН, лишь у 9 (13%) в пренатальном периоде у плода была диагностирована ВРГН (табл. 2), хотя УЗ-исследование проходили все беременные женщины, причем неоднократно во всех триместрах беременности.
Таблица 2.
Сроки УЗ-диагностики ВРГН
Одним из значимых факторов риска формирования ВРГН у плода являются специфические отклонения от нормы сывороточных маркеров беременности. В проведенном исследовании при различных видах ВРГН эти отклонения имели 16–71% пациенток. Наибольшей чувствительностью, по данным Д.Ш. Кудратовой, обладало снижение РАРР (0,38), наименьшей — снижение АФП (0,07) [6–8]. Специфичность колебалась от 0,44 до 0,91, наибольшая установлена для повышения АФП (0,91), а также для снижения ХГЧ и АФП (0,88 и 0,81 соответственно), наименьшая — для повышения ХГЧ (0,44). Прогностическая ценность отрицательного результата определена как относительно стабильная величина практически для всех сывороточных маркеров беременности (0,5–0,59), наибольшая — для снижения РАРР и наименьшая — для повышения и снижения АФП. При анализе данных по отдельным видам врожденных аномалий установлено, что при ВРГН наибольшей чувствительностью обладает повышение АФП (0,83), при множественных ВРГН — снижение РАРР (0,75), при риске на ВРГН — снижение РАРР (0,67), при хромосомных аномалиях — снижение и повышение ХГЧ (0,67). В ходе анализа изменений установлена их высокая специфичность практически для всех видов ВРГН (от 0,53 для снижения РАРР при большинстве ВРГН до 0,95 для повышения ХГЧ при ВРГН), наибольший результат отмечен для повышения АФП при ВРГН (0,55).
Наибольшая чувствительность в отношении хромосомных аномалий принадлежит сочетанным ВРГН: 57,1% при изолированных ВРГН, 20,7% — при сочетании с другими пороками развития плода. У 63,1% женщин в анамнезе до рождения ребенка с ВРГН при лабораторных исследованиях были выявлены TORCН-инфекция в различных сочетаниях при ПЦР-исследовании крови. Наиболее частым было сочетание таких инфекций, как хламидии, цитомегаловирус, вирус простого герпеса, кандидоз и микоплазмоз. В современных условиях рост частоты случаев многоводия связан с увеличением инфицирования женщин репродуктивного возраста, иммунодефицита и гормональных нарушений [2, 9, 10].
Многоводие является специфическим признаком внутриутробной инфекции [11]. На основе изучения микробиоценоза амниотических вод выдвинута гипотеза, что ряд отклонений в течении беременности и преждевременные роды могут быть обусловлены вялотекущим микробным воспалением матки [12, 13]. По данным О.З. Топольницкого, одной из причин врожденной патологии является наличие внутриутробной инфекции [14]. В норме на ранних сроках гестации амниотическая жидкость имеет желтоватый оттенок, затем она становится более светлой и прозрачной, к концу беременности может быть мутной и опалесцирующей [12]. Изменение прозрачности околоплодной жидкости, обнаружение взвесей, амниотических перетяжек, отмеченные у 74% женщин уже во II триместре беременности, расцениваются как патология, поскольку состояние плода и состав околоплодных вод тесно взаимосвязаны [15]. Значение околоплодной среды в формировании, развитии и росте плода чрезвычайно важно как при физиологически протекающей беременности, так и при неблагоприятных условиях внутриутробного плода, связанных с осложнениями беременности, родов, а также с заболеваниями матери [9, 13]. Кроме того, в возникновении врожденной патологии имеет большое значение доза тератогена. Малая доза может оказать незначительный эффект или не оказать эффекта. Средняя доза может вести к органоспецифическим повреждениям и уродству, а высокие дозы — к смерти.
Подтверждением вышесказанного являются наблюдения у 16 (23%) беременных женщин. У наблюдаемых нами женщин до рождения ребенка с ВРГН в анамнезе наблюдались выкидыши или задержка внутриутробного развития плода. В последующих лабораторных исследованиях у данной группы женщин (n = 16) выявлены латентно текущие хронические микст-TORCH-инфекции. Почти у всех пациенток выявлено хроническое носительство цитомегаловируса, вируса простого герпеса и хламидиоза. Проведенная предгравидарная терапия по принятым в республике стандартам, включающая комплекс противовирусных, противовоспалительных и ферментных препаратов, способствовала рождению в последующем здоровых детей среди наблюдаемых нами 5 женщин. Был 1 случай повторного рождения ребенка с ВРГН у женщины, не получавшей никакой предгравидарной подготовки.
Заключение
Подводя итог проведенному нами исследованию, можно заключить, что в структуре ВРГН, выявленных перинатально, преобладают изолированный ВРГН (34,4%) и сочетанный ВГНР с множественными пороками развития (19,9%). При ВРГН наибольшей чувствительностью и специфичностью обладает повышение АФП, а также УЗИ-маркеры: наличие венечной короны, увеличение шейно-воротниковой зоны в 10–11 нед беременности более 3 мм, наличие или отсутствие носовой косточки, выявленные в I триместре; при множественных ВРГН — снижение РАРР и УЗИ-маркеры во II триместре, при ВРГН, сочетанной с множественными аномалиями, — УЗ-маркеры, выявленные во II и III триместрах, при хромосомных аномалиях — изменение уровня ХГЧ и УЗ-маркеры во II и III триместрах. Предикторами прогнозирования у беременной ВРГН плода являются врожденные пороки развития в анамнезе, отклонения по данным УЗИ в I и II триместрах, изменения РАРР-А. Полученные нами данные обследования и опроса 65% матерей в перинатальном периоде беременности указывают на ведущую роль инфекции урогенитальной системы в совокупности с другими факторами в формировании и развитии у детей ВРГН. Исследования женщин перед и во время беременности и проведение при необходимости этиотропной терапии в сочетании с фолатотерапией поможет значительно снизить число рождений детей с ВРГН.
Выводы
Предыдущая статья
Профессиональное сообщество специалистов перинатальной медицины и антенатальной охраны плода обеспок...
Следующая статья
Т.Ю. Пестрикова*, А.С. Астафьева, Е.А. Юрасова ФГБОУ ВО Дальневосточный государственный медицинск...