Эффективность лечения цервицита неспецифической этиологии в зависимости от сопутствующей патологии урогенитального тракта: результаты пятилетнего исследования
- Резюме
- Для цитирования
- Авторы
- Abstract
- Полный текст
- цервицит неспецифической этиологии;
- аэробный вагинит (АВ);
- ИНМП.
- Chlamydia trachomatis, Mycoplasma genitalium, Neisseria gonorrhoeae, Human herpesvirus;
- бактериальный вагиноз;
- вульво-вагинальный кандидоз;
- вагинит трихомонадный;
- туберкулез; сифилис; вирус иммунодефицита человека;
- сахарный диабет, онкологические заболевания любой этиологии и локализации;
- беременность.
- характере жалоб, гинекологическом осмотре шейки матки и влагалища;
- микроскопии отделяемого шейки матки и влагалища;
- бактериологическом методе исследования с определением антибиотикочувствительности выделенных изолятов;
- рН-метрии влагалища;
- методе полимеразной цепной реакции (ПЦР);
- цитологическом исследовании
- кольпоскопии;
- морфологическом исследовании по результатам цитологии (при подозрении на наличие дисплазии шейки матки, выявленной в процессе амбулаторного наблюдения, на фоне хронического цервицита), которое выполнялось в виде прицельной биопсии шейки матки и выскабливания цервикального канала, с последующим патологоанатомическим исследованием материала для подтверждения диагноза.
- Группа I — 383 женщины с цервицитом (по Международной классификации болезней 10-го пересмотра (МКБ-10): N72 — воспалительная болезнь шейки матки), ассоциированным с ВПЧ, и с сопутствующей ИНМП (1 — уретрит, N30.0 — цистит по МКБ-10), разделенные на подгруппы в зависимости от наличия АВ:
- Группа II — 366 пациенток с цервицитом, ассоциированным с ВПЧ, без сопутствующей ИНМП:
- Группа III — 231 пациентка с цервицитом без ВПЧ (по результатам дифференцированного исследования ДНК) и без сопутствующей ИНМП:
- Литература
- Савельева Г.М., Сухих Г.Т., Серов В.Н., Радзинский В.Е. и др., ред. Гинекология. Национальное руководство. М.: ГЭОТАР-Медиа; 2020. 1008 с. National leadership. Savelyeva G.M., Sukhikh G.T., Serov V.N., Radzinsky V.E. etal, eds. M.: GEOTAR-Media; 2020. 1008 p. (inRussian)
- Назарова Н.М., Некрасова М.Е., Довлетханова Э.Р., Абакарова П.Р. Вагиниты и цервициты: выбор эффективного метода терапии (обзор литературы). Медицинский совет. 2020;3:17–23. Nazarova N.M., Nekrasova M.E., Dovletkhanova E.R., Abakarova P.R.Vaginitis and cervicitis: choice of an effective therapy method (literature review). MedicalCouncil. 2020;3:17–23. (in Russian).DOI: 10.21518/2079-701X-2020-3-17-23
- Пестрикова Т.Ю., Юрасова Е.А., Юрасов И.В. Воспалительные заболевания в практике врача акушера-гинеколога. Монография. М.: РУСАЙНС; 2022. 250 с. Pestrikova T.Yu., Yurasova E.A., Yurasov I.V. Inflammatory diseases in the practice of an obstetrician-gynecologist. Monograph. M.: RUSIGNS; 2022. 250 p. (in Russian)
- Пестрикова Т.Ю., Юрасова Е.А., Панфилова Ю.О., Шматкова А.С. Новый подход к лечению рецидивирующего хронического цервицита, ассоциированного с ВПЧ-инфекцией, с помощью локальной цитокинотерапии. Вопросы гинекологии, акушерства и перинатологии. 2019;18(4):19– Pestrikova T.Yu., Yurasova E.A., Panfilova Yu.O., Shmatkova A.S.A new approach to the treatment of HPV-associatedrecurrent chronic cervicitis using local cytokine therapy. Problems of Gynecology, Obstetrics and Perinatology. 2019;18(4):19–27. (in Russian).DOI: 10.20953/1726-1678-2019-4-19-27
- Зайцев А.В., Аполихина И.А., Ходырева Л.А., Берникова А.Н. и др. Роль нарушения микробиоты влагалища в патогенезе рецидивирующей инфекции нижних мочевыводящих путей: современный взгляд на проблему. Акушерство и гинекология. 2021;5:40–6. Zaitsev A.V., Apolikhina I.A., Khodyreva L.A., Bernikova A.N. et al. Role of abnormal vaginal microbiota in the pathogenesis of recurrent lower urinary tract infection: a modern view of the problem. Obstetrics and Gynecology. 2021;5:40–6. (in Russian). DOI: 10.18565/aig.2021.5.40-46
- Кубин Н.Д., Волкова О.В., Шкарупа Д.Д. Неантибактериальные методы профилактики и лечения рецидивирующих инфекций нижних мочевых путей. Вестник урологии. 2021;9(3):92– Kubin N.D., Volkova O.V., Shkarupa D.D.Non-antibacterial methods for the prevention and treatment of recurrent infections lower urinary tract infections. Urology Herald.2021;9(3):92–106.(in Russian). DOI: 10.21886/2308-6424-2021-9-3-92-106
- Flores-Mireles A.L., Walker J.N., Caparon M., Hultgren S.J. Urinary tract infections: epidemiology, mechanisms of infection and treatment options. Nat. Rev. 2015;13(5):269–84. DOI: 10.1038/nrmicro3432
- Medina M., Castillo-Pino E. An introduction to the epidemiology and burden of urinary tract infections. Ther. Adv. Urol. 2019;11:1756287219832172. DOI: 10.1177/1756287219832172
- Перепанова Т.С. Неосложненная инфекция мочевых путей. В кн.: Лопаткин Н.А., Перепанова Т.С., ред. Рациональная фармакотерапия в урологии: руководство для практикующих врачей. М.: Литтерра; 2012: 219–Perepanova T.S.Uncomplicated urinary tract infection.In: Lopatkin N.A., Perepanova T.S., eds. Rational pharmacotherapy in urology: a guide for practitioners. M.: Litterra; 2012: 219–41. (in Russian)
- Пушкарь Д.Ю., ред. Тактика врача-уролога. Практическое руководство. М.: ГЭОТАР; 2020. 65 с. Pushkar D.Yu., ed. Tactics of a urologist. A practical guide. M.: GEOTAR; 65 p. (in Russian)
- Савельева Г.М., Сухих Г.Т., Манухина И.Б., ред. Гинекология. Национальное руководство. Краткое издание. М.: ГЭОТАР- Медиа; 2013. 704 с. Savelyeva G.M., Sukhikh G.T., Manukhina I.B., eds.National leadership.Brief edition. M.: GEOTAR-Media; 2013. 704 p. (in Russian)
- Анкирская А.С., Муравьева В.В. Опыт микробиологической диагностики оппортунистических инфекций влагалища. Клиническая микробиология и антимикробная химиотерапия. 2001;3(2):190– Ankirskaya A.S., Muravyova V.V. Microbiological diagnosis of opportunistic vaginal infections. Clinical Microbiology and Antimicrobial Chemotherapy. 2001;3(2):190–4. (in Russian)
- Аполихина И.А., Горбунова Е.А., Додова Е.Г., Гасанова Г.Ф. Современные аспекты комбинированной антибактериальной терапии неспецифических вагинитов и цервицитов (результаты неинтервенционного исследования «Баланс»). Акушерство и гинекология. 2015;8:70– Apolikhina I.A., Gorbunova E.A., Dodova E.G., Gasanova G.F.Current aspects of combination antibiotic therapy for nonspecific vaginitis and cervicitis: results of the non-interventional study Balance).Obstetricsand Gynecology.2015;8:70–7. (in Russian)
- Зароченцева Н.В., Белая Ю.М. Опыт применения геля Фагогин в составе терапии неспецифического вульвовагинита. Вопросы практической кольпоскопии. Генитальные инфекции. 2022;3:48–52. ZarochentsevaN.V., BelayaYu.M.ExperienceofusingFagogingelinthetherapyofnon-specificvulvovaginitis.Questions of Practical Colposcopy.Genital Infections.2022;3:48–52.(in Russian). DOI: 10.46393/27826392_2022_3_48
- Роговская С.И., Липова Е.В., ред. Шейка матки, влагалище, вульва. Физиология, патология, кольпоскопия, эстетическая коррекция. Руководство для практикующих врачей. М.: StatusPraesens; 832 с. Rogovskaya S.I., Lipova E.V. Cervix, vagina, vulva. Physiology, pathology, colposcopy, aesthetic correction. A guide for practicing doctors. M.: StatusPraesens; 2016. 832 p.
- Бебнева Т.Н., Оразов М.Р., Костин И.Н. Цервициты — нерешенная проблема гинекологии. Доктор.Ру. 2018;6(150):34–9. Bebneva T.N., Orazov M.R., Kostin I.N. Cervicitis: an unresolved gynecological problem. Doctor.Ru. 2018;6(150):34–9. (in Russian). DOI: 10.31550/1727-2378-2018-150-6-34-39
- Прилепская В.Н., Сухих Г.Т., ред. Диагностика, лечение и профилактика цервикальных интраэпителиальных неоплазий. М.: МЕДпресс-информ; 2020. 80 с. Prilepskaya V.N., Sukhikh G.T., eds. Diagnostics, treatment and prevention of cervical intraepithelial neoplasias. M.: MEDpress-inform; 2020. 80 p. (in Russian)
- Amorim A.T., Marques L., Campos G.B., Lobão T.N. et al. Co-infection of sexually transmitted pathogens and Human Papillomavirus in cervical samples of women of Brazil. BMC Infect. Dis. 2017;17(1):769. DOI: 10.1186/s12879017-2835-5
- Sirasagi A.K., Arphitha K., Neha , Pattar P.M. A two year retrospective study of cytohistopathological correlation of cervical smear in a tertiary care hospital. Asian J. Med. Sci. 2021;12(8):144–8. DOI: 10.3126/ajms. v12i8.36940
- Khunda A., Elneil S. Recurrent urinary tract infections associated with gynecological disorders. Curr. Bladder Dysfunct. 2012,7(2):131–40. DOI: 10.1007/s11884-012-0124-0
- Пестрикова Т.Ю., Астафьева А.С., Юрасова Е.А. Вопросы междисциплинарного подхода к тактике ведения пациенток с воспалительной цервиковагинальной патологией и инфекциями нижнего отдела мочевыделительных путей (обзор литературы). Дальневосточный медицинский журнал. 2022;3:112– Pestrikova T.Yu., Astafieva A.S., Yurasova E.A. interdisciplinary approach to the management of patients with inflammatory cervicovaginal pathology and lower urinary tract infections (literature review). Far Eastern Medical Journal. 2022;3:112–8.(in Russian). DOI:10.35177/1994-5191-2022-3-18
- Thänert R., Reske K.A., Hink T., Wallace M.A. et al. Comparative genomics of antibiotic-resistant uropathogens implicates three routes for recurrence of urinary tract infections. mBio. 2019;10(4):e01977–19. DOI: 10.1128/mBio.01977-19
- Castellsagué X., Pawlita M., Roura E., Margall N. et al. Prospective seroepidemiologic study on the role of Human Papillomavirus and other infections in cervical carcinogenesis: evidence from the EPIC cohort. Int. J. Cancer. 2014;135(2):440– 52. DOI: 10.1002/ijc.28665
- Макаров О.В., Савченко Т.Н., Алёшкин В.А., Афанасьев С.С. и др. Микрофлора влагалища и цервикального канала у женщин с полипами шейки матки. Вестник РГМУ. 2011;4:43–7. Makarov O.V., Savchenko T.N., Aleshkin V.A., Afanasyev S.S. et al. Microflora of the vagina and cervical canal in women with cervical polyps. Bulletin of the Russian State Medical University. 2011;4:43–7. (in Russian)
- Горяева Я.С. Микробиоценоз влагалища у пациенток с цервикальной интрэпителиальной неоплазией. В кн.: Материалы международной научно-практической конференции «Профилактика рака шейки матки: взгляд в будущее» (Москва, 31 марта – 3 апреля 2008 г.). М.; 2008:29–30. Goryaeva Y.S.Vaginal microbiocenosis in patients with cervical intraepithelial neoplasia.In: Proceedings of the international scientific and practical conference "Prevention of cervical cancer: a look into the future" (Moscow, March 31 – April 3, 2008). ;2008:29–30. (in Russian)
- Насырова С.Ф. Роль инфекции в этиопатогенезе патологии шейки матки. В кн.: Материалы 1-го Российского конгресса «Генитальные инфекции и патология шейки матки». М.; 2004:64. Nasyrova S.F.The role of infection in the etiopathogenesis of cervical pathology.In: Materials of the 1st Russian Congress "Genital infections and pathology of the cervix". ; 2004:64. (in Russian)
- Ye H., Song T., Zeng X., Li L. et al. Association between genital mycoplasmas infection and human papillomavirus infection, abnormal cervical cytopathology, and cervical cancer: a systematic review and meta-analysis. Arch. Gynecol. Obstet. 2018;297(6):1377–87. DOI: 10.1007/s00404-018-4733-5
- Karim S., Souho T., Benlemlih M., Bennani B. Cervical cancer induction enhancement potential of Chlamydia trachomatis: a systematic review. Curr. Microbiol. 2018;75(12):1667– DOI: 10.1007/s00284-018-1439-7
Цель исследования. Оценить результаты эффективности лечения цервицита неспецифической этиологии в зависимости от сопутствующей патологии урогенитального тракта.
Дизайн. Ретроспективное сравнительное исследование.
Материалы и методы. Исследование было проведено по материалам медицинской документации амбулаторного учреждения с 2013 по 2018 год. Проанализированы 980 индивидуальных карт женщин в возрасте от 18 до 35 лет, обратившихся с жалобами на выделения из влагалища. Обследование пациенток осуществлялось в соответствии с нормативными документами Минздрава России.
Результаты. Относительный риск числа ежегодных рецидивов неспецифического цервицита, ассоциированного с вирусом папилломы человека (ВПЧ) по сравнению с цервицитом без ВПЧ-инфицирования составил 27,59. При наличии у пациенток цервицита, ассоциированного с ВПЧ, и инфекции нижних мочевыводящих путей он оказался повышен до 36,46. Данное неблагоприятное сочетание играет немаловажную роль в развитии онкопатологии (дисплазии тяжелой степени и рака шейки матки): относительный риск составил 18,85.
Заключение. Полученные данные свидетельствуют о необходимости не только более широкого изучения междисциплинарной проблемы, к которой относятся неспецифический цервицит, ассоциированный с ВПЧ, в сочетании с инфекцией нижних мочевыводящих путей, но и поиска единого подхода к диагностике, лечению и профилактике данной патологии.
Ключевые слова: аэробный вагинит, вирус папилломы человека, инфекция нижних мочевыводящих путей, цервицит неспецифической этиологии
Скачать PDFПестрикова Т.Ю., Астафьева А.С., Юрасова Е.А. Эффективность лечения цервицита неспецифической этиологии в зависимости от сопутствующей патологии урогенитального тракта: результаты пятилетнего исследования. Женское здоровье и репродукция. 2023. № 6 (61). DOI: 10.31550/2712-8598-2023-6-2-ZhZiR. URL: https://journalgynecology.ru/statyi/effektivnost-lecheniya-cervicita-nespecificheskoj-etiologii-v-zavisimosti-ot-soputstvujushhej-patologii-urogenitalnogo-trakta-rezultaty-pyatiletnego-issledovaniya/ (дата обращения: дд.мм.гггг)
Пестрикова Татьяна Юрьевна (автор для переписки) — д. м. н., профессор, заведующая кафедрой акушерства и гинекологии ФГБОУ ВО ДВГМУ Минздрава России. 680000, Россия, г. Хабаровск, ул. Муравьева-Амурского, д. 35. eLIBRARY.RU SPIN: 7398-8178. https://orchid.org/0000-0003-0219-340. E-mail: typ50@rambler.ru
Астафьева Александра Сергеевна — ассистент кафедры акушерства и гинекологии ФГБОУ ВО ДВГМУ Минздрава России. 680000, Россия, г. Хабаровск, ул. Муравьева-Амурского, д. 35. https://orcid.org/0000-0003-1691-5099. E-mail: shura.palchikova@mail.ru
Юрасова Елена Анатольевна — д. м. н., профессор кафедры акушерства и гинекологии ФГБОУ ВО ДВГМУ Минздрава России. 680000, Россия, г. Хабаровск, ул. Муравьева-Амурского, д. 35. https://orchid.org/0000-0002-7771-3549. E-mail: urasovaea@yandex.ru
The effectiveness of treatment of cervicitis of nonspecific etiology depending on concomitant pathology of the urogenital tract: results of a five-year study
T.Yu. Pestrikova*, A.S. Astafieva, E.A. Yurasova
Far Eastern State Medical University Ministry of Health of Russia; 35 Muravyov-Amursky Str., Khabarovsk, Russian Federation 680000
Abstract
Aim. To evaluate the results of the effectiveness of treatment of cervicitis of nonspecific etiology depending on the concomitant pathology of the urogenital tract.
Design. Retrospective comparative study.
Materials and methods. The study was conducted based on medical records from an outpatient facility from 2013 to 2018. We analyzed 980 individual records of women aged 18 to 35 years who complained of vaginal discharge. The examination of patients was carried out in accordance with the regulatory documents of the Russian Ministry of Health.
Results. The relative risk of the number of annual relapses of nonspecific cervicitis associated with human papillomavirus (HPV) compared with cervicitis without HPV infection was 27.59. In patients with HPV-associated cervicitis and lower urinary tract infection, it was increased to 36.46. This unfavorable combination plays an important role in the development of oncopathology (severe dysplasia and cervical cancer): the relative risk was 18.85.
Conclusion. The data obtained indicate the need not only for a broader study of the interdisciplinary problem, which includes nonspecific cervicitis associated with HPV, in combination with lower urinary tract infection, but also to search for a unified approach to the diagnosis, treatment and prevention of this pathology.
Key words: cervicitis of nonspecific etiology, aerobic vaginitis, human papillomavirus, lower urinary tract infection.
Т.Ю. Пестрикова*, А.С. Астафьева, Е.А. Юрасова
ФГБОУ ВО Дальневосточный государственный медицинский университет Министерства здравоохранения Российской Федерации; Россия. г. Хабаровск
Воспалительные заболевания нижних отделов женских половых органов являются одной из самых частых причин обращений (до 70%) за амбулаторной помощью гинеколога [1]. Цервициты у ⅔ пациенток имеют бессимптомный характер, поэтому женщины своевременно не получают лечение, в результате чего у них в 65–77,6% случаев отмечается переход заболевания в хроническую форму [2]. Согласно современным публикациям, 80% цервицитов вызваны микробными ассоциациями (бактериями, вирусами, грибами) [3]. Хронический цервицит, как правило, встречается у женщин молодого возраста и часто характеризуется затяжным течением и рецидивированием после проведенного лечения, а его сочетание с вирусом папилломы человека (ВПЧ) является фактором риска развития предраковых изменений и рака шейки матки, который продолжает занимать одно из ведущих мест в структуре онкологической заболеваемости [4].
С цервицитом и вагинитом у женщин ассоциирован один из наиболее часто возникающих воспалительных процессов в малом тазу — инфекция нижних мочевыводящих путей (ИНМП). В ряде исследований подчеркивается наличие связи между факторами риска развития рецидивирующей ИНМП, сексуальной активностью и микробиоценозом влагалища [5–8].
Цель исследования: оценить результаты эффективности лечения цервицита неспецифической этиологии в зависимости от сопутствующей патологии урогенитального тракта.
Материалы и методы
Ретроспективное сравнительное исследование было проведено по материалам медицинской документации женской консультации Краснофлотского района г. Хабаровска с 2013 по 2018 год. Проанализированы 980 индивидуальных карт женщин в возрасте от 18 до 35 лет, обратившихся с жалобами на выделения из влагалища (первичное обращение). Ретроспективный и обезличенный характер исследования не предполагал получения информированного согласия пациенток. Исследование получило одобрение этического комитета Медицинского института ФГБОУ ВО ДВГМУ Минздрава России (протокол № 1 от 16.06.2020 г.).
Критерии включения в исследование:
Критерии исключения из исследования:
Верификация диагноза у пациенток была основана на данных клинического и лабораторного методов обследования (согласно приказу Минздрава России № 572н от 01.11.2012 г.):
Все пациентки были разделены на три группы:
– подгруппа IА — 224 пациентки, у которых был верифицирован цервицит, ассоциированный с ВПЧ (16, 18 типов), и АВ (N76 — другие воспалительные болезни влагалища и вульвы по МКБ-10) с сопутствующей ИНМП;
– подгруппа IБ — 159 пациенток с цервицитом, ассоциированным с ВПЧ, и с сопутствующей ИНМП.
– подгруппа IIА — 218 женщин с цервицитом, ассоциированным с ВПЧ, в сочетании с АВ;
– подгруппа IIБ — 148 пациенток с верифицированным диагнозом цервицит, ассоциированный с ВПЧ.
– подгруппа IIIА — 135 женщин с цервицитом в сочетании с АВ;
– подгруппа IIIБ — 96 пациенток с цервицитом.
Диагноз цервицита устанавливался при обнаружении венчика гиперемии вокруг наружного зева шейки матки, мутных, желтоватых выделений из цервикального канала в сочетании с увеличением количества лейкоцитов (больше 20 в поле зрения микроскопа при увеличении ×1000 при просмотре не менее 5 полей зрения).
Для АВ были характерны неприятно пахнущие выделения желтого или светло-серого оттенка, покрывающие стенки влагалища. Признаками воспаления слизистой оболочки влагалища были гиперемия и отек. При измерении рН влагалищной жидкости с помощью индикаторных полосок Кольпо-тест рН-показатель кислотности был в диапазоне от 6 до 7,5 (со сдвигом в щелочную сторону). Для верификации диагноза АВ также использовались культуральный метод и ПЦР-диагностика при первичном обращении в женскую консультацию[1].
Наличие ИНМП было подтверждено на основании данных клинического (боли или жжения при мочеиспускании, потребности мочиться чаще, чем обычно, ощущения срочности во время мочеиспускания) и лабораторного (общего анализа мочи) исследований. Диагностически значимыми являлись следующие критерии (по результатам общего анализа мочи): наличие > 10 лейкоцитов/мм3 при микроскопии осадка мочи, увеличение количества бактерий, возможная эритроцитурия [9, 10]. Окончательную верификацию диагноза и лечение осуществлял врач-уролог.
В качестве метода для выявления клинически значимой концентрации ВПЧ (16, 18 типов) и количественного определения его ДНК выполнялась ПЦР в режиме реального времени с помощью тест-системы «Амлисенс ВПЧ ВКР скрин титр FRT».
После верификации диагноза цервицита лечение пациенток осуществлялось в зависимости от выявленного этиологического фактора. При определении в цервикальном канале внутриклеточных условных патогенов при величинах, превышающих уровень > 104 КОЕ/мл (Ureaplasma urealyticum, Mycoplasma hominis), назначали джозамицин по 500 мг 3 раза в сутки в течение 10 дней [11]. Наличие в исследуемом материале роста представителей условно-патогенной флоры (Escherichia coli, Staphylococcus spp., Streptococcus spp., Enterococcus spp.) в высоком титре (105–108 КОЕ/мл) позволило определить степень их этиологической значимости у конкретной пациентки [12] и назначить амоксициллин/клавулановую кислоту к приему по 1 таблетке (872/125 мг) 2 раза в сутки, джозамицин — по 500 мг 3 раза в сутки. Продолжительность лечения цервицита и вагинита определялась врачом на основании этиологического фактора, наличия клинической симптоматики и составляла в среднем около 7–10 дней [13]. Использовалась также локальная антимикробная терапия в виде комбинированных вагинальных таблеток (состав: тернидазол 0,2 г, неомицина сульфат 0,1 г или 65000 МЕ, нистатин 100 000 МЕ, преднизолона метасульфобензоат натрия 3) в течение 10 дней[2]. При сочетании цервицита с АВ в целях профилактики рецидивов использовали гель с бактериофагами для гигиены интимной области, который наносили местно на область вульвы и во влагалище 2 раза в сутки — 2 недели [14], одновременно с назначением антимикробных препаратов.
Пациенткам с ИНМП, обусловленной наличием E. coli наряду с антибиотиками врачом-урологом назначался препарат, содержащий лиофилизат бактериального лизата 18 штаммов E. сoli, по 1 капсуле (6 мг) ежедневно утром натощак в качестве дополнительного лекарственного средства при проведении обычной противомикробной терапии до исчезновения симптомов, но не менее 10 дней одновременно с назначением антимикробных препаратов.
Пациенткам с инфекцией ВПЧ был назначен препарат инозин пранобекс по 500 мг 2 раза в сутки в течение 30 дней в виде монотерапии [15].
Лечение сопутствующей ИНМП (уретрита, цистита) проводил врач-уролог. Как правило, были назначены препараты фосфомицин (в дозе 3 г однократно, курс лечения 1 день) или фуразидин/нитрофурантоин в дозах, соответствующих инструкции к препарату [9].
Для оценки степени влияния факторов на частоту рецидивирования воспалительных заболеваниях нижних отделов гениталий у женщин определяли относительный риск (ОР) — отношение частоты наблюдаемого исхода у лиц, подвергавшихся и не подвергавшихся воздействию факторов риска.
Статистический анализ осуществлялся с использованием пакета прикладных программ MS Office 2017 и Statistica 10.0. Производился расчет относительных показателей (Р) и их ошибок (m). Различия количественных показателей в сравниваемых группах определяли с помощью t-критерия Стьюдента. Различия считали статистически значимыми при p < 0,05.
Результаты
Проведенный анализ показал, что доля пациенток с неспецифическим цервицитом, ассоциированным с ВПЧ-инфекцией, составила 76,43 ± 1,36% (749 пациенток) в общей когорте наблюдений (р < 0,001). Сочетание неспецифического цервицита и АВ отмечено в 577 (58,88 ± 1,57%) случаях, а неспецифического цервицита, ассоциированного с ВПЧ-инфекцией, и сопутствующей ИНМП — 383 (39,08 ± 1,56%) от общего количества наблюдений. Неспецифический цервицит без сопутствующей урогенитальной патологии выявлен у 96 (9,80 ± 0,95%) пациенток (р < 0,001).
Данные результатов ПЦР-диагностики при первичном обращении показали, что у пациенток групп наблюдения представители класса Mollicutes (U. urealyticum, M. hominis) были выявлены в 622 (63,47 ± 1,54%) случаях — в величинах выше клинически значимого показателя (количество колоний в 1 мл — 104) (р < 0,001). На втором месте по частоте встречаемости по данным бактериологического исследования была определена E. coli (у 362 (36,94 ± 1,54%) пациенток), на третьем — Streptococcus agalactiae (у 94 (9,59 ± 0,94%)), на четвертом — Enterococcus faecalis (у 77 (7,88 ± 0,71%)) — в величинах выше клинически значимого показателя (количество колоний в 1 мл — 105).
Анализ лечебных мероприятий в группах наблюдения показал, что системная антимикробная терапия проводилась 224 (22,86 ± 1,34%) пациенткам. При наличии представителей класса Mollicutes (U. urealyticum, M. hominis) в повышенном титре ее получали в общей сложности 125 (12,75 ± 1,07%) женщин: в подгруппе IА — 20 (2,04 ± 0,45%) человек, IБ — 18 (1,84 ± 0,43%), II А — 27 (2,76 ± 0,52%), IIБ — 11 (1,12 ± 0,34%), IIIА — 29 (2,96 ± 0,54%), IIIБ — 20 (2,04 ± 0,45%). При наличии в исследуемом материале роста микроорганизмов представителей условно-патогенной флоры (Escherichia coli, Staphylococcus spp., Streptococcus spp, Enterococcus spp.) в высоком титре (105–108 КОЕ/мл) системную антимикробную терапию получали 99 (10,10 ± 0,96%) пациенток: в подгруппе IА — 21 (2,14±0,46%), IБ — 34 (3,47 ± 0,58%), IIА — 10 (1,02 ± 0,32%), IIБ — 12 (1,22 ± 0,35%), IIIА — 13 (1,33 ± 0,37%), IIIБ — 9 (0,92 ± 0,30%).
Таким образом, частота необходимого назначения системной антимикробной терапии была статистически значимо меньше, чем это требовалось по данным лабораторных методов обследования (63,47 ± 1,54% против 22,86 ± 1,34%; р < 0,001), что в последующем привело, по нашему мнению, к хронизации воспалительного процесса.
Локальная терапия была назначена всем 980 (100,0 ± 0,41%) женщинам (р < 0,001), в том числе комбинированные вагинальные таблетки использовали 810 (82,65 ± 1,21%) пациенток (р < 0,001), гель с бактериофагами для гигиены интимной области получали 70 (7,14 ± 0,82%): в подгруппе IА — 24 (2,45 ± 0,49%), IIА — 27 (2,76 ± 0,52%), IIIА — 19 (1,94 ± 0,44%) женщин.
Лиофилизат бактериального лизата 18 штаммов E. Сoli получали 58 (5,91 ± 0,75%) пациенток группы I: в подгруппе IА — 24 (2,45 ± 0,49%), IБ — 34 (3,47 ± 0,58%). Частота назначения лиофилизата бактериального лизата 18 штаммов E. сoli (5,91 ± 0,75%; против 36,94 ± 1,54%; р < 0,001) и геля с бактериофагами для гигиены интимной области (7,14 ± 0,82% против 58,88 ± 1,57%р < 0,001) также была ниже количества случаев, требующих использования данных препаратов в соответствии с их инструкцией.
Инозин пранобекс был назначен 92 (9,39 ± 0,93%) пациенткам: в подгруппе IА — 20 (2,04 ± 0,45%), IБ — 34 (3,47 ± 0,58%), IIА — 27 (2,76 ± 0,52%), IIБ — 11 (1,12 ± 0,34%) женщинам.
При частоте наличии ВПЧ у 76,43 ± 1,36% обследованных назначение иммуномодуляторов осуществлялось только в 9,39 ± 0,93% случаев (р < 0,001), что способствовало полной элиминации ВПЧ у пациенток. В результате дефекты, выявленные при лечении женщин исследуемых групп, привели, по нашему мнению, к рецидивированию воспалительного процесса.
Частота ежегодных посещений, обусловленных рецидивированием процесса, у пациенток с верифицированным диагнозом неспецифический цервицит, ассоциированный с ВПЧ, на протяжении 5-летнего наблюдения достоверно значимо была наибольшей в подгруппе IА по сравнению с IIIА (табл. 1).
Таблица 1. Сравнительный анализ частоты ежегодных рецидивов неспецифического цервицита у пациенток на протяжении 5-летнего наблюдения, абс. (P ± m%)
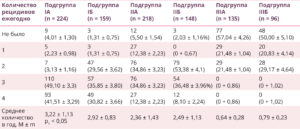
Примечание. Различия статистически значимы между группами I и III (р1): (*) — р < 0,05.
ОР развития ежегодных рецидивов неспецифического цервицита, ассоциированного с ВПЧ, в группе I по сравнению с группой III составил 36,46. Расчет ОР между показателями групп II и III свидетельствует о том, что риск развития ежегодных рецидивов цервицита, ассоциированного с ВПЧ, в группе II составил 27,59. Полученные результаты говорят о там, что рецидивированию цервицита/АВ и хронизации процесса у пациенток способствует не только наличие ВПЧ, но и ИНМП.
Прослеженная 5-летняя динамика наличия ВПЧ у обследованных пациенток свидетельствует о том, что в группе I процессы элиминации ВПЧ были статистически значимо более замедленными, чем в группе II (57,96 ± 2,52 и 17,76 ± 1,20% соответственно) (р < 0,001). ОР задержки ВПЧ в цервикальном канале у пациенток с ИНМП (в группе I) составил 6,39. Показатели, полученные в результате 5-летнего наблюдения (табл. 2), свидетельствуют о том, что наибольшее количество случаев с хроническим воспалением шейки матки отмечено в группе I по сравнению с II и III (р < 0,001 и р < 0,001 соответственно), что подтверждено данными цитологического и кольпоскопического исследований.
Таблица 2. Итоговые результаты 5-летнего сравнительного анализа у пациенток с верифицированным диагнозом неспецифический цервицит, ассоциированный с ВПЧ, аэробный вагинит и инфекции нижних мочевыводящих путей, абс. (P ± m%)
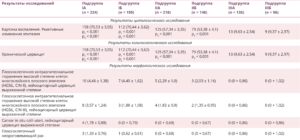
Примечание. Различия статистически значимы между группами I и II (р1), I и III (р2), II и III (р3): (*) — р < 0,05, (**) — р < 0,01, (***) — р < 0,001.
Наличие хронического цервицита отражают также результаты морфологического исследования, выполненного по поводу цервикальной интраэпителиальной неоплазии (CIN) высокой степени плоскоклеточного интраэпителиального поражения (high grade squamous intraepithelial lesions — HSIL) и рака шейки матки (РШМ), поскольку фрагменты ткани биопсийного материала представлены не только элементами злокачественного перерождения, но и лейкоцитарным цервицитом выраженной степени. В связи с малым количеством наблюдений нами не выявлена статистически значимая разница между онкопатологией шейки матки (дисплазией тяжелой степени и РШМ) в группах I и II, хотя таких случаев в группе I было больше. Тем не менее определение ОР развития онкопатологии шейки матки у женщин с цервицитом, ассоциированным с ВПЧ, в сочетании с ИНМП (в группе I) по сравнению только с наличием цервицита, ассоциированного с ВПЧ (в группе II), составил 1,67.
Проведенный анализ показал, что у пациенток, которым изначально была проведена по показаниям системная сочетающаяся с локальной антимикробная терапия, а также назначены препараты лиофилизата бактериального лизата 18 штаммов E. сoli, гель с бактериофагами для гигиены интимной области и иммуномодуляторы, не было случаев HGSIL, CIN II-III, РШМ.
Таким образом, полученные результаты свидетельствуют о том, что ведение пациенток с неспецифическим цервицитом является трудоемким процессом, требующим не только постановки клинического диагноза, проведения детального обследования по выявлению сопутствующих нозологических форм, но и адекватного осуществления лечебных мероприятий.
Обсуждение
Хронический цервицит на фоне ВПЧ является важной медико-социальной проблемой, обусловленной высоким риском развития неопластических процессов шейки матки. Риск дисплазии и РШМ резко повышается при сочетании ВПЧ с ИНМП, а также возникновением дисбаланса вагинальной микрофлоры [16].
Клиническая картина и исход ВПЧ-инфицирования зависят не только от типа вируса, но и от формы сопутствующей инфекции. Большинство случаев инфицирования (80–90%) заканчиваются спонтанной элиминацией ВПЧ, в то время как длительное персистирование ВПЧ на фоне хронического цервицита приводит к злокачественной трансформации клеток эпителия шейки матки [17–20].
ИНМП является одной из наиболее распространенных бактериальных инфекций, развивающейся преимущественно у женщин. Согласно данным ряда авторов, у 50–60% взрослых пациенток в течение их жизни однократно отмечается клинический эпизод данной патологии [21]. В некоторых исследованиях подчеркивается наличие связи между факторами риска развития рецидивирующей ИНМП, сексуальной активностью и микробиоценозом влагалища [22].
Как правило, цервициты/вагиниты, рецидивирующая ИНМП имеют восходящий тип инфицирования вследствие локального распространения фекальной флоры из перианальной к мочеполовой области, где организмы распространяются через мочеиспускательный канал, влагалище, шейку матки (цервикальный канал). При этом почти в 85% случаев E. coli оказывается возбудителем рецидивирующей ИНМП, Staphylococcus saprophyticus встречается в 10–15% случаев, и лишь малая доля приходится на таких представителей как Enterobacteriaceae, Proteus и Klebsiella spp. E. coli является главным возбудителем рецидивирующей ИНМП, обладает высокими факторами вирулентности, которые не только оказывают влияние на сродство возбудителя к уротелию (адгезию к клеткам эпителия вследствие наличия фимбрий и ворсин), но и препятствуют развитию иммунного ответа пациента [6, 23][3].
Ряд авторов свидетельствуют о наличии нарушений в микробиоценозе влагалища, дефиците доминирующих представителей нормальной микрофлоры у больных с различной патологией шейки матки [24–26]. Наши результаты подтверждают, что частота рецидивирования хронического цервицита, ассоциированного с ВПЧ, в сочетание с АВ статистически значимо выше у пациенток с ИНМП (р < 0,05), чему также способствовало назначение не вполне адекватной антимикробной терапии (р < 0,001).
Эпидемиологические и вирусологические исследования подтверждают, что по крайней мере 99,7% всех образцов тканей плоскоклеточных РШМ содержат ДНК ВПЧ [26]. Роль хронического цервицита как ко-фактора при РШМ довольно существенна. Ряд исследователей отметили положительную связь между воспалением шейки матки и плоскоклеточными интраэпителиальными поражениями [27, 28].
Заключение
Полученные нами данные свидетельствуют о необходимости не только более широкого изучения междисциплинарной проблемы, к которой относится цервицит, ассоциированный с ВПЧ, в сочетании с ИНМП, но и поиска единого подхода к диагностике, лечению и профилактике данной патологии.
[1] Клинические рекомендации по диагностике и лечению заболеваний, сопровождающихся патологическими выделениями из половых путей женщин. М.: 2019. URL: https://minzdrav.midural.ru/uploads/19.pdf (дата обращения: 25.10.2023)
[2] Там же
[3] Клинические рекомендации по диагностике и лечению заболеваний, сопровождающихся патологическими выделениями из половых путей женщин». М.: 2019. 57 с.
Предыдущая статья
Каттаходжаева М.Х.1, Муртазаев С.М.1, Енькова Е.В.2, Кудратова Д.Ш....
Следующая статья
Д.А. Борис1*, И.А. Аполихина1,2, К.А.Х. Бартус1,2 1 Ф...