Диагностическое значение биохимических маркеров в определении тактики ведения беременных с укороченной шейкой матки
- Резюме
- Для цитирования
- Авторы
- Abstract
- Полный текст
- длина шейки матки ≤ 30 мм;
- срок беременности 12–28 недель;
- согласие пациентки на участие в исследовании.
- многоплодная беременность;
- оперативные вмешательства на органах малого таза в анамнезе, кроме кесарева сечения;
- органическая патология матки и придатков;
- аномалии развития мочеполовой системы;
- врожденные пороки развития у плода.
- Отличия от 1-й группы статистически значимы: (*) — р < 0,05; (**) — p < 0,001 (U-критерий Манна — Уитни).
- Отличия от показателей на сроке 12–14 недель статистически значимы: (#) — р < 0,05; (##) — p < 0,001 (t-критерий Стьюдента).
- Отличия от 1-й группы статистически значимы: (*) — р < 0,05; (**) — p < 0,001 (U-критерий Манна — Уитни).
- Отличия от показателей на сроке 12–14 недель статистически значимы: (#) — р < 0,05; (##) — p < 0,01 (t-критерий Стьюдента).
- Отличия от 1-й группы статистически значимы: (*) — р < 0,05; (**) — p < 0,001 (U-критерий Манна — Уитни).
- Отличие от 2-й группы статистически значимо: (***) — р < 0,05 (U-критерий Манна — Уитни).
- Отличия от показателей на сроке 12–14 недель статистически значимы: (#) — р < 0,001; (##) — р < 0,05 (t-критерий Стьюдента).
- Отличие от показателя на сроке 18–20 недель статистически значимо: (###) — р < 0,05 (t-критерий Стьюдента).
- Литература
- Oskovi Kaplan Z.A., Ozgu-Erdinc A.S. Prediction of preterm birth: maternal characteristics, ultrasound markers, and biomarkers: an updated overview. J. Pregnancy. 2018;2018:8367571. DOI: 10.1155/2018/8367571
- Доброхотова Ю.Э., Степанян А.В., Шустова В.Б., Дикке Г.Б. Истмико-цервикальная недостаточность: современная базовая терапия. Фарматека. 2015;3(296):38–43. Dobrokhotova Yu.E., Stepanyan A.V., Shustova V.B., Dikke G.B. Isthmic-cervical insufficiency: modern basic therapy. Farmateka. 2015;3(296):38– (in Russian)
- Barbitoff Y.A., Tsarev A.A., Vashukova E.S., Maksiutenko E.M. et al. A data-driven review of the genetic factors of pregnancy complications. Int. J. Sci. 2020;21(9):3384. DOI: 10.3390/ijms21093384
- Ходжаева З.С., Федотовская О.И., Донников А.Е. Клинико-анамнестические особенности женщин с идиопатическими преждевременными родами на примере славянской популяции. Акушерство и гинекология. 2014;3:28–32. Khodzhaeva Z.S., Fedotovskaya O.I., Donnikov A.E. Clinical and anamnestic characteristics of women with idiopathic preterm labor in case of a Slavic population. Obstetrics and Gynecology. 2014;3:28– (in Russian)
- Gascoigne E.L., Webster C.M., Honart A.W., Wang P. et al. Physical activity and pregnancy outcomes: an expert review. Am. J. Obstet. Gynecol. MFM. 2023;5(1):100758. DOI: 10.1016/j.ajogmf.2022.100758
- Линченко Н.А. Тактика ведения пациенток с истмико-цервикальной недостаточностью. Вестник Волгоградского государственного медицинского университета. 2015;1(53):15–18. Linchenko N.A. Management of patients with cervical isthmic incompetence. Journal of Volgograd State Medical University. 2015;1(53):15–18. (in Russian)
- Feduniw S., Pruc M., Ciebiera M., Zeber-Lubecka N. et al. Biomarkers for pregnancy latency prediction after preterm premature rupture of membranes — a systematic review. Int. J. Mol. Sci. 2023;24(9):8027. DOI: 10.3390/ijms24098027
- Vargas M., Yañez F., Elias A., Bernabeu A. et al. Cervical pessary and cerclage placement for preterm birth prevention and cervicovaginal microbiome changes. Acta Obstet. Gynecol. Scand. 2022;101(12):1403–13. DOI: 10.1111/aogs.14460
- Бехтерева И.А., Доросевич А.Е. Гистофизиология эпителиального и соединительнотканного компонентов влагалищной части шейки матки. Морфология. 2009;136(5):90–6. Bekhtereva I.A., Dorosevich A.E. Histophysiology of epithelial and connective tissue components of the vaginal portion of the uterine cervix. Morphology. 2009;136(5):90–6. (in Russian)
- Григорьева Ю.В., Суворова Г.Н., Бормотов А.В., Юхимец С.Н. и др. Клинические аспекты роли некоторых типов коллагена шейки матки человека. Вестник медицинского института «РЕАВИЗ»: реабилитация, врач и здоровье. 2018;6(36):140– Grigorieva Yu.V., Suvorova G.N., Bormotov A.V., Yukhimets S.N. et al. Clinical aspects of the role of certain types of collagen in the human cervix. Bulletin of the Medical Institute “REAVIZ”: Rehabilitation, Doctor and Health. 2018;6(36):140–5. (in Russian)
- Григорьева Ю.В., Ямщиков Н.В., Чемидронов С.Н., Ренц Н.А. и др. Коллаген III типа в шейке матки крыс при беременности и родах. Международный журнал прикладных и фундаментальных исследований. 2015;1(1):72– Grigorieva Yu.V., Yamshchikov N.V., Chemidronov S.N., Rentz N.A. et al. Type III collagen in the cervix in pregnancy and childbirth. International Journal of Applied and Fundamental Research. 2015;1(1):72–5. (in Russian)
- Вавилова Т.П., Медведев А.Е. Биологическая химия. Биохимия полостей рта. Учебник. М.: ГЭОТАР-Медиа; 2016. 560 с. Vavilova T.P., Medvedev A.E. Biological chemistry. Biochemistry of oral cavities. Textbook. : GEOTAR-Media; 2016. 560 p. (in Russian)
- Lombardi A., Makieva, Rinaldi S.F., Arcuri F. et al. Expression of matrix metalloproteinases in the mouse uterus and human myometrium during pregnancy, labor, and preterm labor. Reprod. Sci. 2018;25(6):938–49. DOI: 10.1177/1933719117732158
- Le N.T., Xue M., Castelnoble L.A., Jackson C.J. The dual personalities of matrix metalloproteinases in inflammation. Front. Biosci. 2007;12:1475–87. DOI: 10.2741/2161
- Xue M., March L., Sambrook P.N., Jackson C.J. Differential regulation of matrix metalloproteinase 2 and matrix metalloproteinase 9 by activated protein C: relevance to inflammation in rheumatoid arthritis. Arthritis Rheum. 2007;56(9):2864–74. DOI: 10.1002/art.22844
- Ulrich C.C., Arinze V., Wandscheer C.B., Salem C.C. et al. Matrix metalloproteinases 2 and 9 are elevated in human preterm laboring uterine myometrium and exacerbate uterine contractility. Biol. Reprod. 2019;100(6):1597– DOI: 10.1093/biolre/ioz054
- Шурыгина И.А., Шурыгин М.Г., Аюшинова Н.И., Каня О.В. Фибробласты и их роль в развитии соединительной ткани. Сибирский медицинский журнал (Иркутск). 2012;110(3):8– Shurygina I.A., Shurygin M.G., Ayushinova N.I., Kanya O.V. Fibroblasts and their role in the development of connective tissue. Siberian Medical Journal (Irkutsk). 2012;110(3):8–12. (in Russian)
- Berghella V., Saccone G. Fetal fibronectin testing for reducing the risk of preterm birth. Cochrane Database Syst. Rev. 2019;7(7):CD006843. DOI: 10.1002/14651858
- Nguyen A.D., Liu C.Z., Lehner C., Amoako A.A. et al. The efficacy of quantitative fetal fibronectin in predicting spontaneous preterm birth in symptomatic women: a retrospective cohort study. N. Z. J. Obstet. Gynaecol. 2019;59(5)656–61. DOI: 10.1111/ajo.12947
- Gudicha D.W., Romero R., Gomez-Lopez N., Galaz J. et al. The amniotic fluid proteome predicts imminent preterm delivery in asymptomatic women with a short cervix. Sci. Rep. 2022;12(1):11781. DOI: 10.1038/s41598-022-15392-3
Цель исследования: определить значение биохимических маркеров истмико-цервикальной недостаточности у пациенток с укороченной шейкой матки для прогнозирования преждевременных родов.
Дизайн: проспективное исследование.
Материалы и методы. Во II триместре беременности трижды в динамике (на 12–14, 18–20 и 26–28-й неделях) обследованы 100 беременных с высоким риском формирования истмико-цервикальной недостаточности. Деление на группы проводилось ретроспективно с учетом длины шейки матки по результатам ультразвуковой (УЗ) цервикометрии: 1-я группа — 32 пациентки с условно нормальной длиной шейки матки (26–30 мм), 2-я — 39 пациенток с длиной шейки матки 20–25 мм, 3-я — 29 женщин с длиной шейки матки менее 20 мм. В каждой группе проанализированы течение и исход беременности, а также изучены уровни специфических биохимических маркеров в сыворотке крови: матриксных металлопротеиназ 2 и 9 (ММП-2 и ММП-9) и сывороточного фибронектина (ФН).
Результаты. Концентрации ММП-2 и ММП-9 достоверно выше у беременных 2-й и 3-й групп. Отмечено значимое повышение их уровней в ходе исследования. Уровень сывороточного ФН изначально был повышен во 2-й и особенно в 3-й группе, но при проведении хирургической коррекции снижался. При выполнении цервикометрии, помимо укорочения шейки матки, отмечены наиболее значимые УЗ-признаки инфекции — сладж-феномен (скопление плотного эхопозитивного осадка, расположенного пристеночно в нижнем полюсе плодного пузыря у внутреннего зева шейки матки) и взвесь в околоплодных водах.
Заключение. Измерение длины шейки матки в сочетании с исследованием уровней ММП-2, ММП-9 и сывороточного ФН, а также выявление признаков инфекции урогенитального тракта будут способствовать своевременному проведению профилактических мероприятий и дифференцированному подходу к выбору тактики ведения беременных с укорочением шейки матки.
Ключевые слова: истмико-цервикальная недостаточность, коллагеногенез, преждевременные роды, укороченная шейка матки, цервикометрия
Скачать PDFДальниковская Л.А., Новикова С.В., Логутова Л.С., Будыкина Т.С., Исубова И.Р., Лоренц А.И., Бударина М.В. Диагностическое значение биохимических маркеров истмико-цервикальной недостаточности при определении тактики ведения беременных с укороченной шейкой матки. Женское здоровье и репродукция. 2023. № 3 (58). URL: https://journalgynecology.ru/statyi/diagnosticheskoe-znachenie-biohimicheskih-markerov-v-opredelenii-taktiki-vedenija-beremennyh-s-ukorochennoj-shejkoj-matki/ (дата обращения: дд.мм.гггг)
Дальниковская Луиза Артуровна — к. м. н., врач акушерского физиологического отделения ГБУЗ МО МОНИИАГ. 101000, Россия, г. Москва, ул. Покровка, д. 22А. eLIBRARY.RU SPIN: 9526-8553. https://orcid.org/0000-0001-5035-6564. E-mail: liza.dalnikovskaya@yandex.ru
Новикова Светлана Викторовна — д. м. н., руководитель отделения координации научно-исследовательской работы и издательской деятельности ГБУЗ МО МОНИИАГ. 101000, Россия, г. Москва, ул. Покровка, д. 22А. https://orcid.org/0000-0001-7303-0268. E-mail: sv_novikova@list.ru
Логутова Лидия Сергеевна — д. м. н., ведущий научный сотрудник учебно-методического отдела ГБУЗ МО МОНИИАГ. 101000, Россия, г. Москва, ул. Покровка, д. 22А. https://orcid.org/0000-0001-8806-3273. E-mail: lidialogutova@mail.ru
Будыкина Татьяна Сергеевна — д. м. н., руководитель клинико-диагностической лаборатории ГБУЗ МО МОНИИАГ. 101000, Россия, г. Москва, ул. Покровка, д. 22А. https://orcid.org/0000-0001-9873-2354. E-mail: budyt@mail.ru
Исубова Ирина Рамазановна — аспирант акушерского обсервационного отделения ГБУЗ МО МОНИИАГ. 101000, Россия, г. Москва, ул. Покровка, д. 22А. https://orcid.org/0000-0003-0461-0829. E-mail: isubova_07@mail.ru
Лоренц Анна Игоревна — аспирант акушерского обсервационного отделения ГБУЗ МО МОНИИАГ. 101000, Россия, г. Москва, ул. Покровка, д. 22А. https://orcid.org/0000-0002-2930-1275. E-mail: anlorenz@yandex.ru
Бударина Мария Владимировна — студентка 5-го курса ФГБОУ ВО МГМСУ им. А.И. Евдокимова Минздрава России. 127473, г. Москва, ул. Делегатская 20/1. https://orcid.org/0009-0009-0812-3287
Diagnostic value of biochemical markers of isthmic-cervical insufficiency in determining the management tactics of pregnant women with a shortened cervix
L.A. Dalnikovskaya1, S.V. Novikova1, L.S. Logutova1, T.S. Budykina1, I.R. Isubova1, A.I. Lorenz1, M.V. Budarina2
1 Moscow Regional Research Institute of Obstetrics and Gynecology; 22A Pokrovka Str., Moscow, Russian Federation 101000
2 A.I. Yevdokimov Moscow State University of Medicine and Dentistry; 4 Dolgorukovskaya Str., Moscow, Russian Federation 127006
Abstract
Aim: To determine the value of biochemical markers of isthmic-cervical insufficiency in patients with a shortened cervix for predicting premature birth.
Design: А prospective study.
Materials and methods. In the second trimester of pregnancy, 100 pregnant women with a high risk of isthmic-cervical insufficiency were examined three times in dynamics (at 12–14, 18–20 and 26–28 weeks). The division into groups was carried out retrospectively taking into account the length of the cervix according to the results of ultrasound cervicometry: Group 1 — 32 patients with a conditionally normal cervical length (26–30 mm), group 2 — 39 patients with a cervical length of 20–25 mm, group 3 — 29 women with a cervical length of less than 20 mm. In each group, the course and outcome of pregnancy were analyzed, and the levels of specific biochemical markers in the blood serum were studied: matrix metalloproteinases 2 and 9 (MMP-2 and MMP-9) and serum fibronectin (FN).
Results. Concentrations of MMP-2 and MMP-9 are significantly higher in pregnant women of the 2nd and 3rd groups. A significant increase in their levels was noted during the study. The level of serum FN was initially increased in the 2nd and especially in the 3rd group, but decreased during surgical correction. When performing cervicometry, in addition to shortening of the cervix, the most significant ultrasound signs of infection were noted — a sludge phenomenon (accumulation of dense echopositive sediment located near the lower pole of the fetal bladder at the inner throat of the cervix) and suspension in amniotic fluid.
Conclusion. Measuring the length of the cervix in combination with the study of the levels of MMP-2, MMP-9 and serum FN, as well as the detection of signs of infection of the urogenital tract will contribute to the timely implementation of preventive measures and a differentiated approach to the choice of tactics for the management of pregnant women with shortening of the cervix.
Keywords: shortened cervix, isthmic-cervical insufficiency, collagenogenesis, premature birth, cervicometry.
Л.А. Дальниковская1, С.В. Новикова1, Л.С. Логутова1, Т.С. Будыкина1, И.Р. Исубова*1, А.И. Лоренц1, М.В. Бударина2
1 ГБУЗ МО «Московский областной научно-исследовательский институт акушерства и гинекологии»; Россия, г. Москва
2 ФГБОУ ВО «Московский государственный медико-стоматологический университет имени А.И. Евдокимова» Министерства здравоохранения Российской Федерации; Россия, г. Москва
В настоящее время частота преждевременных родов (ПР) остается высокой (до 18%), ПР представляют собой значительную социальную и экономическую проблему [1]. Причина очень ранних ПР в 30–40% наблюдений — истмико-цервикальная недостаточность (ИЦН) [2, 3]. Меры, направленные на профилактику ПР, не приводят к значительному снижению их числа [4].
Несмотря на рекомендованную рутинную цервикометрию, осуществить раннюю диагностику укорочения шейки матки во время беременности удается не всегда[1]. Важно отметить, что способов определения ИЦН вне беременности нет. Наиболее частые осложнения, связанные с ПР и недоношенностью, — неврологические нарушения и инвалидизация детей [5].
Общепринятый «золотой стандарт» диагностики ИЦН — трансвагинальная ультразвуковая (УЗ) цервикометрия, но она позволяет выявить уже сформировавшееся укорочение шейки матки[2]. Ранняя диагностика и профилактика ИЦН, особенно при отсутствии факторов риска, представляют большой интерес и подлежат более детальному изучению.
Основные факторы риска формирования ИЦН хорошо известны. Наибольшего внимания требуют инфекционные заболевания урогенитального тракта и коллагенопатии. Инфекционный генез ИЦН подтверждается в многочисленных исследованиях разных авторов [6, 7]. Считается, что персистенция инфекционного агента является предрасполагающим фактором укорочения шейки матки и расширения цервикального канала [8]. Однако сама по себе укороченная шейка матки также может быть причиной восходящей инфекции[3].
Шейка матки в своей структуре имеет соединительнотканный компонент, который значительно превалирует над мышечным. Мышечные волокна выполняют запирательную функцию шейки матки и расположены циркулярно в области внутреннего зева [9]. Соединительная ткань состоит из внеклеточного матрикса (ВКМ) и клеток разных типов (фибробластов, хондро- и остеобластов, макрофагов, мезенхимальных и тучных клеток, меланоцитов). Основные компоненты ВКМ — колланген, эластин, адгезивные белки (фибронектин (ФН) и ламинин), а также полисахариды.
Коллагеновые волокна составляют до 80% массы шейки матки [9]. Наиболее значимыми являются коллагены I и III типов: в литературе есть данные о том, что коллаген I типа предотвращает преждевременное раскрытие шейки матки в период беременности, в то время как коллаген III типа сохраняет ее структуру в родах [10, 11].
Поскольку коллаген относится к протеинам, он состоит из аминокислот. Важно подчеркнуть, что уровень шеечного гидроксипролина (одной из аминокислот в структуре коллагена) у небеременных женщин с ИЦН в анамнезе ниже, чем у пациенток без отягощенного акушерско-гинекологического анамнеза[4]. Основные вещества, участвующие в обмене коллагена: витамин С (индуцирует пролиферацию фибробластов, синтез коллагена и протеогликанов), глюкокортикоиды (подавляют рост и деление фибробластов, транскрипцию проколлагена и активность ФН), половые гормоны (регулируют обмен коллагена в матке) [12].
Рассматривая механизм формирования ИЦН с учетом инфекционного фактора, следует отметить, что инфекционный агент индуцирует процесс воспаления, на ранних стадиях которого нейтрофилы и макрофаги вырабатывают биологически активные вещества, стимулирующие активность фибробластов. Нейтрофилы синтезируют коллагеназы, а макрофаги — цитокины. Кроме того, при активации фибробластов усиливается синтез ФН, который участвует в коллагеногенезе и ремоделировании ВКМ (рис. 1).
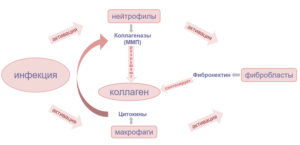
Рис. 1. Механизм формирования истмико-цервикальной недостаточности
Коллагеназы — энзимы, разрушающие коллаген ВКМ соединительной ткани, к ним относят металлопротеиназы (ММП). В литературе имеются данные о повышении уровней ММП у женщин с ПР в анамнезе [13]. Эти ферменты разрушают коллаген и эластин шейки матки, что приводит к ее ремоделированию. N.T. Le и соавт. (2007), а также M. Xue и соавт. (2007) в своих исследованиях определили, что ММП-2 совместно с ММП-9 участвуют в деградации коллагена [14, 15].
C.C. Ulrich и соавт. (2019) исследовали применение ММП-2 и ММП-9 на участках миометрия человека, что приводило к повышению его сократительной активности, в то время как тканевые ингибиторы ММП уменьшали сократительный ответ [16]. Повышение активности ММП-9 происходит и при ПР, и при родах в срок. Снижение уровня прогестерона в доношенном сроке беременности является пусковым фактором для высвобождения и активации ММП. Источниками ММП-9 выступают эндоцервикальные эпителиальные клетки и цервикальные фибробласты.
Роды в срок считаются комплемент- и лейкоцит-независимыми. При ПР стимулом к высвобождению ММП-9 становится С5а-компонент системы комплемента (анафилотоксин), а источниками этой коллагеназы — макрофаги.
ФН относится к белкам ВКМ соединительной ткани и выполняет функцию прикрепления клеток к матрицам, содержащим фибриллярный коллаген. ФН разделяют на два типа: растворимый и нерастворимый. Растворимый, или плазменный, ФН обеспечивает миграцию и адгезию клеток, а также участвует в процессах репарации тканей, активирует протеиназы, усиливает фагоцитоз и выводит продукты распада коллагена из организма. Сывороточный ФН — реактант острой фазы воспаления. Имеются данные, что уровень плазменного ФН может быть повышен при осложненной беременности.
Из растворимого ФН образуется нерастворимый, который обеспечивает организацию цитоскелета. ФН на ранней стадии развития грануляционно-фиброзной ткани обеспечивает ее необходимую механическую прочность [17].
В клинической практике к биохимическим маркерам ПР относят наличие фетального ФН в цервикальном секрете, в уточнении временнóго интервала исхода гестации [18]. Согласно исследованиям разных авторов, установление наличия фетального ФН во влагалищном отделяемом более точно может прогнозировать риск ПР у женщин с клинической картиной угрозы ПР [19, 20]. Но следует отметить, что определение фетального ФН во влагалищном секрете является поздним критерием угрозы ПР.
Анализ синтеза и распада коллагена с учетом анатомо-гистологических особенностей строения шейки матки важен для понимания этиопатогенеза ИЦН. Так, повышение содержания ФН в сыворотке крови женщин во II триместре гестации может быть ранним прогностическим признаком формирования ИЦН. Поэтому изучение концентраций ММП и сывороточного ФН как основных участников коллагеногенеза поможет выявить риск ПР у беременных с укороченной шейкой матки.
Цель исследования: определить значение биохимических маркеров ИЦН у пациенток с укороченной шейкой матки для прогнозирования ПР.
Материалы и методы
Нами проанализированы течение и исходы беременности у 100 пациенток с длиной шейки матки ≤ 30 мм.
Критерии включения в исследование:
Критерии исключения:
Исследование проводилось на базе акушерского обсервационного отделения ГБУЗ МО «Московский областной научно-исследовательский институт акушерства и гинекологии». Все женщины, включенные в исследование, дали информированное согласие на участие в нем.
Участниц обследовали с помощью стандартных общеклинических методов, у них исследовали уровни ММП-2, ММП-9 и сывороточного ФН во II триместре гестации в динамике (на 12–14, 18–20 и 26–28-й неделях). У всех женщин проводили анализ микрофлоры урогенитального тракта методом полимеразной цепной реакции, а также, согласно клиническим рекомендациям, бактериологическое исследование мочи с определением чувствительности микроорганизмов к антибактериальным препаратам. Ультразвуковая (УЗ) цервикометрия осуществлялась по показаниям, согласно клиническому протоколу по ведению беременных с ИЦН. При объективном обследовании проводилась оценка наличия коллагенопатий, в частности измеряли концентрации висцеральных маркеров дисплазии соединительной ткани.
Все пациентки были разделены на три группы в зависимости от длины шейки матки, выявленной по результатам УЗ-цервикометрии: 1-я группа — беременные с условно нормальной длиной шейки матки 26–30 мм (n = 32); 2-я группа — с длиной шейки матки 20–25 мм (n = 39); 3-я группа — с длиной шейки матки менее 20 мм (n = 29). При ретроспективном формировании групп (после завершения беременности) учитывалась наименьшая длина шейки матки, зафиксированная при УЗ-цервикометрии за время наблюдения.
У участниц на момент включения в исследование клиническая симптоматика угрозы прерывания беременности не отмечалась. Однако в процессе дальнейшего наблюдения у 55 женщин, включенных в исследование, выявлены такие симптомы, как повышенный тонус матки, тянущие боли внизу живота и в области поясницы.
У всех беременных, включенные в исследование, был риск развития ИЦН в связи отягощенным акушерско-гинекологическим анамнезом, поэтому они получали терапию микронизированным прогестероном начиная с этапа прегравидарной подготовки.
По данным клинического протокола по ведению беременных с ИЦН, существуют три метода коррекции ИЦН, каждый из которых может применяться изолированно, но чаще всего в комбинации с другими. В проведенном исследовании монотерапию микронизированным прогестероном получали 22 (%) пациентки в 1-й группе, 5 (12,8%) — во 2-й, 2 (6,9%) — в 3-й. Проведение монотерапии во 2-й и 3-й группах было обусловлено противопоказанием к инвазивной коррекции — наличием рубца на матке после кесарева сечения (рис. 2).
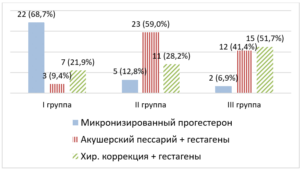
Рис. 2. Методы коррекции истмико-цервикальной недостаточности у обследованных пациенток
При анализе исхода беременности отмечено, что, согласно классификации, принятой в ФГБУ «НМИЦ АГП им. В.И. Кулакова» Минздрава России, у 19 пациенток 2-й и 3-й групп произошли ПР: у двоих очень ранние ПР в сроках 25 недель и 25 недель и 4 дня и у двоих — ранние ПР в сроках 28 недель и 28 недель и 3 дня. Во 2-й и 3-й группах в совокупности произошло четыре поздних выкидыша — с 16-й по 21-ю неделю гестации. Распределение исходов беременности в группах представлено на рисунке 3.
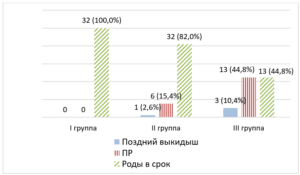
Рис. 3. Исходы беременности у обследованных пациенток
Все ПР и поздние самопроизвольные выкидыши сопровождались преждевременным разрывом плодных оболочек.
При изучении акушерско-гинекологического анамнеза обнаружено, что в 1-й группе у 2 (6,25%) пациенток были поздние потери беременности (поздний выкидыш и/или ПР), у 11 (34,4%) — выскабливание стенок полости матки, но укорочение шейки матки в предыдущие беременности отсутствовало. У 16 (41%) участниц 2-й группы в анамнезе зафиксировано выскабливание стенок полости матки, у 9 (23,1%) предыдущая беременность осложнилась ИЦН и у 4 (10,3%) были поздние потери беременности. В 3-й группе акушерско-гинекологический анамнез оказался отягощен формированием ИЦН у 10 (34,5%) пациенток, поздними репродуктивными потерями — у 11 (37,9%), выскабливанием стенок полости матки — у 17 (58,6%).
Установлено, что в 1-й группе урогенитальными инфекциями до наступления настоящей беременности страдали 25 (78,1%) женщин, во 2-й группе — 32 (82,1%), в 3-й группе — 25 (86,2%).
Математический анализ производился путем расчета критерия χ2 с поправкой Йетса, Z-критерия (для качественных параметров). Статистическая значимость различий была проверена с помощью t-критерия Стьюдента, который позволил сравнить среднее значение выборок при нормальном распределении показателей, а также использовался U-критерия Манна — Уитни для оценки различий между независимыми выборками.
Для всех числовых значений при нормальном распределении были рассчитаны среднее значение (M), стандартная ошибка среднего значения (m), максимальное (Max) и минимальное (Min) значения, а также медиана (Me). Статистически значимыми считались различия при p < 0,05 (95% уровень значимости), p < 0,01 (99% уровень значимости) и p < 0,001 (99,9% уровень значимости).
Результаты
В наблюдаемой когорте наиболее частыми экстрагенитальными заболеваниями были миопия (28%), варикозное расширение вен нижних конечностей (20%), хронический пиелонефрит (17%) и хронический бронхит с обострением в данную беременность (15%). При бактериологическом исследовании мочи бактериурия в значимом титре выявлена у 45 пациенток (у 5 (15,6%) в 1-й группе, у 21 (53,8%) во 2-й и у 19 (65,5%) в 3-й), что потребовало проведения антибактериальной терапии с учетом чувствительности микроорганизмов к препаратам.
В результате оценки паритета беременных отмечено, что первые роды предстояли 49 из них, повторные — 51.
При выполнении цервикометрии, помимо измерения длины шейки матки, осуществлялась оценка УЗ-признаков инфекционного процесса, а именно сладж-феномена в области внутреннего зева, наличия взвеси в околоплодных водах, а также кист эндоцервикса. Корреляционный анализ позволил выявить связь перечисленных признаков со сроком завершения беременности. При сладж-феномене в области внутреннего зева срок родоразрешения составил в среднем 33,4 недели, при наличии взвеси в околоплодных водах — 35,6 недели, а при кистах эндоцервикса — 38,3 недели. Кроме того, при взвеси в околоплодных водах и сладж-феномене в области внутреннего зева значимо чаще отмечен преждевременный разрыв плодных оболочек.
Изучение флороценоза влагалища показало, что наиболее часто у женщин наблюдались вагинальный кандидоз (1-я группа — 8 (25%), 2-я группа — 20 (51,3%), 3-я группа — 13 (44,8%) случаев) и бактериальный вагинит (1-я группа — 5 (15,6%), 2-я группа — 11 (28,2%), 3-я группа — 8 (27,6%) случаев). При наличии урогенитальной инфекции проводилась санация влагалища комбинированными препаратами с противогрибковым, противопротозойным и противомикробным компонентами.
Клиническая картина угрозы ПР наблюдалась у 85% беременных. Остальные 15% наблюдались в связи с бессимптомной ИЦН, из них было 11 повторнородящих женщин и четверым предстояли первые роды. При анализе анамнестических данных выявлено, что наличие ИЦН и/или ПР в анамнезе коррелирует со сроком завершения данной беременности, в то время как между выскабливанием стенок полости матки и наличием инфекционных заболеваний урогенитального тракта в анамнезе и сроком родоразрешения в данную беременность подобная связь отсутствовала.
При исследовании уровней биохимических маркеров прерывания беременности установлено, что концентрация ММП-2 в сыворотке крови в начале II триместра гестации у беременных всех групп находилась в пределах нормативных значений. Однако в динамике с 18-й по 28-ю неделю беременности во II и III группах отмечено значимое повышение показателей (табл. 1).
Таблица 1. Концентрация металлопротеиназы 2 в сыворотке крови пациенток, нг/мл
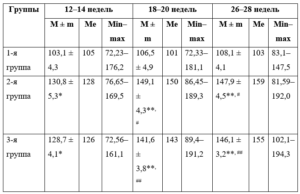
Примечания.
Таблица 2. Концентрация металлопротеиназы 9 в сыворотке крови пациенток, нг/мл
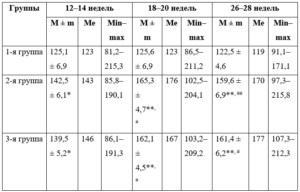
Примечания.
Анализ уровня сывороточного ФН показал, что уже в начале II триместра беременности в группах с укорочением шейки матки (2-й и 3-й) его концентрация в сыворотке крови была значительно выше, чем в 1-й группе, а в 3-й группе — существенно выше, чем во 2-й. Однако в середине и в конце II триместра беременности уровень плазменного ФН в группах статистически значимо не различался (табл. 3).
В 1-й и 2-й группах отмечен значительный рост концентрации ФН в сыворотке крови с увеличением срока беременности, в 3-й группе она не менялась (см. табл. 3). У пациенток этой группы уже в начале II триместра наблюдался самый высокий уровень сывороточного ФН, но к 26–28-й неделе он повысился лишь умеренно.
Таблица 3. Концентрация фибронектина в сыворотке крови пациенток, мл/дл
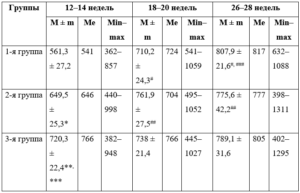
Примечания.
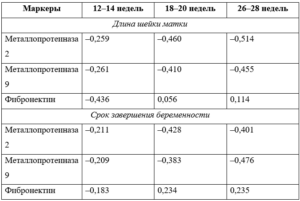
Нами проведен анализ корреляции между уровнем плазменного ФН и длиной шейки матки, который позволил выявить умеренную силу обратной связи лишь в начале II триместра беременности. Взаимосвязи между уровнем ФН сыворотки крови и сроком завершения гестации не было (табл. 4). Поскольку результаты оказались противоречивыми, решено произвести корреляционный анализ связи концентрации ФН со способом терапии ИЦН. Так, выявлено ослабление связи у беременных с хирургической коррекцией ИЦН.
Умеренная сила обратной связи между уровнем сывороточного ФН и длиной шейки матки отмечена у женщин, которым наложили швы на шейку матки (r = –0,431), в то время как у пациенток, получавших монотерапию микронизированным прогестероном, показана значимая сила обратной связи (r = –0,654), как и у беременных, у которых был установлен акушерский пессарий (r = –0,533).
При расчете коэффициента корреляции обнаружено, что уровень ММП-2 обратно пропорционален длине шейки матки и сроку завершения беременности (см. табл. 4). По шкале Чеддока определена умеренная и заметная сила обратной связи в конце II триместра беременности.
При расчете коэффициента корреляции между уровнем ММП-9, длиной шейки матки и сроком завершения данной беременности выявлена умеренная сила обратной связи по шкале Чеддока.
Таблица 4. Коэффициенты корреляции между уровнями биохимических маркеров истмико-цервикальной недостаточности, длиной шейки матки и сроком завершения беременности
На основании инфекционного генеза ИЦН, а также полученных данных клинико-лабораторного обследования, согласно рекомендациям клинического протокола, антибактериальные препараты получали 59% пациенток. В 1-й группе терапия антибиотиками проводилась 8 (25%) беременным, во 2-й — 27 (69,2%), в 3-й — 24 (82,8%). Следует отметить, что антибиотикопрофилактику получали все женщины, у которых осуществлялась хирургическая коррекция ИЦН.
В ходе проведенного исследования отмечено, что среди женщин с укороченной шейкой матки наиболее часто встречались беременные, имеющие соматические заболевания, косвенно указывающие на наличие коллагенопатии, а также инфекционные заболевания, обострившиеся в данную беременность.
По данным УЗ-цервикометрии, при укорочении шейки матки сопутствующими УЗ-признаками были наличие взвеси в околоплодных водах и сладж-феномен в области внутреннего зева, которые соотносились с более ранними сроками завершения беременности. При их выявлении нужно более детально обследовать беременную на наличие инфекций урогенитального тракта, в том числе дисбиотических изменений влагалища, и решить вопрос о необходимости проведения антибактериальной терапии.
Увеличение уровней ММП-2 и ММП-9 подтверждает инфекционный генез ИЦН и коррелирует с высоким риском ПР. Измерение концентрации сывороточного ФН в данном исследовании позволило определить связь этого маркера со способом коррекции ИЦН. Изначально повышенный уровень плазменного ФН снижался после наложения швов на шейку матки, что свидетельствовало о вовлечении ФН в процесс образования рубцовой ткани, а сформировавшаяся вследствие этого плотность (рубец) шейки матки способствовала пролонгированию беременности.
В 1-й группе все женщины родили в срок (38 недель 3 дня ± 2 дня) (см. рис. 3). У пациенток, которые получали монотерапию микронизированным прогестероном, средний срок родоразрешения составил 38 недель 6 дней ± 3 дня, а у беременных с акушерским пессарием — 37 недель 2 дня ± 2 дня, в то время как у женщин с хирургической коррекцией ИЦН — 37 недель 6 дней ± 3 дня.
Во 2-й группе роды в срок были у 82% пациенток (38 недель 6 дней ± 0,4 дня), ПР — у 15,4% (35 недель 6 дней ± 0,3 дня), поздний выкидыш — у (2,6%) (22 недели). У беременных, получавших монотерапию микронизированным прогестероном, в среднем срок родоразрешения составил 40 недель 2 дня ± 0,1 дня, в то время как срок родов у женщин с акушерским пессарием — 37 недель 6 дней ± 0,9 дня, а после хирургической коррекции ИЦН — 38 недель 5 дней ± 0,3 недели (при расчете не учтен срок позднего выкидыша).
Роды в срок в 3-й группе произошли у 44,8% женщин (38 недель 1 день ± 0,5 дня), 44,8% родили преждевременно (33 недели ± 0,9 дня), у 10,4% был поздний выкидыш (20 недель 6 дней ± 0,4 дня). Из 4 женщин, получавших монотерапию микронизированным прогестероном, у 2 произошли очень ранние ПР в сроке 25 недель и у 2 — поздний выкидыш в сроке 20 недель. При коррекции ИЦН акушерским пессарием средний срок родов — 37 недель 6 дней ± 0,7 дня, при хирургической коррекции ИЦН — 36 недель 5 дней ± 0,6 дня. У одной беременной произошел поздний выкидыш в 22 недели.
Заключение
Проведенное исследование позволило сделать вывод, что формирование ИЦН связано с коллагенопатией и инфекционным процессом в организме беременной женщины.
При выполнении УЗ-цервикометрии необходимо обращать внимание на УЗ-признаки, косвенно указывающие на наличие инфекционного процесса, такие как сладж-феномен в области внутреннего зева и взвесь в околоплодных водах.
Повышенный уровень сывороточного ФН в начале II триместра беременности в группах с меньшей длиной шейки матки позволяет отнести данный маркер к раннему прогностическому признаку формирования ИЦН. Кроме того, при выявлении повышения содержания сывороточного ФН при ИЦН оптимальным методом ее коррекции является наложение швов на шейку матки с целью вовлечения ФН в репаративный процесс и создания плотной грануляционно-фиброзной ткани.
Таким образом, уровни ММП-2, ММП-9 и ФН в сыворотке крови беременной можно отнести к биохимическим маркерам ИЦН, поскольку они свидетельствуют о прогрессировании укорочения шейки матки, расширении цервикального канала на всем протяжении и высоком риске ПР. На основе определения концентраций биохимических маркеров возможно своевременно и дифференцированно проводить лечение беременных с укороченной шейкой матки.
[1] Ходжаева З.С., Шмаков Р.Г., Адамян Л.В., Артымук Н.В. и др. Преждевременные роды. Клинические рекомендации. М.; 2020. 66 с.
[2] Тетруашвили Н.К., Долгушина Н.В., Баранов И.И., Кан Н.Е. и др. Истмико-цервикальная недостаточность. Клинические рекомендации. М.; 2021. 51 с.
[3] Там же.
[4] Там же.
Предыдущая статья
Е.А. Рокотянская1, И.Е. Таланова2, А.И. Малышкина1, 2, И.Е. Тимофее...
Следующая статья
А.В. Ганеева*, Р.И. Габидуллина, П.Л. Капелюшник, Д.Д. Дмитриева ФГБОУ ВО «Казанский государствен...