Сравнительный анализ исходов беременности и родов у женщин с аномальным прегравидарным индексом массы тела
- Резюме
- Для цитирования
- Авторы
- Abstract
- Полный текст
- В основную группу (ОГ) были включены 363 женщины с исходно нормальной массой тела (ИМТ = 18,5–24,9 кг/м2), у которых за всю беременность ПМТ соответствовала рекомендуемым параметрам прибавки (11,5–16 кг).
- В 1-ю группу сравнения (ГС1) вошли 189 женщин с исходным дефицитом массы тела (ДМТ), у которых ИМТ был < 18,5 кг/м2, а ПМТ за всю беременность находилась в интервале 12,5–18 кг.
- Во 2-ю группу сравнения (ГС2) были включены 102 женщины с избытком массы тела (ИМТ 25,0–29,9 кг/м2), у которых за всю беременность ПМТ соответствовала рекомендуемым параметрам прибавки (7–11 кг).
- В 3-ю группу сравнения (ГС3) вошли 96 беременных с исходным ожирением (ИМТ ≥ 30 кг/м2), у которых весь период гестации ПМТ находилась в интервале 5–9 кг.
- Литература
- Савельева И.В., Баринов С.В., Блауман С.И., Бухарова Е.А. и др. Особенности прегравидарной подготовки у женщин с ожирением. Вопросы гинекологии, акушерства и перинатологии. 2018;17(5):29–34. SavelyevaI.V., BarinovS.V., BlaumanS.I., BukharovaE.A. et al. Specificities ofpregravid preparation inobesewomen. Problems of Gynecology, ObstetricsandPerinatology.2018;17(5):29–34. (in Russian). DOI: 10.20953/1726-1678-2018-5-29-34
- Cnattingius S., Villamor E. Weight change between successive pregnancies and risks of stillbirth and infant mortality: a nationwide cohort study. 2016;387(10018):558–65. DOI: 10.1016/S0140-6736(15)00990-3
- Dedov I., Melnichenko G., Romantsova T., Zhuravleva M. Preliminary analysis of the PRIMAVERA Study: reduxine safety monitoring in patients with alimentary obesity. In: 17th European Congress of Endocrinology 2015 (Dublin, May 16–20, 2015). Endocrine Abstracts. 2015;37:5. DOI: 10.1530/endoabs.37.OC11.5
- Пестрикова Т.Ю., Князева Т.П., Юрасова Е.А. Определение риска осложнений беременности и родов у женщин с исходно нормальной массой тела в зависимости от прибавки массы в процессе гестационного периода. Клинический разбор в общей медицине. 2023;4(1):64–9. Pestrikova T.Yu., Knyazeva T.P., Yurasova E.A. Determination of the risk of complications of pregnancy and childbirth in women with initially normal body weight depending on weight gain during the gestational period. Clinical Analysis in General Medicine. 2023;4(1):64–9. (in Russian). DOI: 10.47407/kr4.1.00193
- Пестрикова Т.Ю., Князева Т.П. Особенности течения беременности и родов у женщин с дефицитом массы тела. Российский вестник акушера-гинеколога. 2019;19(3):63– Pestrikova T.Iu., Knyazeva T.P. Irregularities during pregnancy progression and childbirth in women with a low body weight. Russian Bulletin of Obstetrician-Gynecologist. 2019;19(3):63–9. (in Russian). DOI: 10.17116/rosakush20191903163
- Krasevec J., Blencowe H., Coffey C., Okwaraji Y.B.et al. Study protocol for UNICEF and WHO estimates of global, regional, and national low birthweight prevalence for 2000 to 2020. Gates Open Res. 2022;6:80. DOI: 10.12688/gatesopenres.13666.1
- Исмаилова Ф.К., Петров Ю.А. Современные подходы к ведению беременности у женщин с ожирением. Международный журнал прикладных и фундаментальных исследований. 2019;12(1):101–4. IsmailovaF.K., PetrovYu.A.Modernapproachestopregnancymanagementinobesewomen. InternationalJournalofAppliedandFundamentalResearch. 2019;12(1):101–4. (in Russian)
- Бубнова М.Г. Ожирение: причины и механизмы нарастания массы тела, подходы к коррекции. Consilium Medicum. 2015;5(7):409–15. Bubnova M.G. Obesity: causes and mechanisms of body weight gain, approaches to correction. Consilium Medicum. 2015;5(7):409–15. (in Russian)
- Catalano M., Shankar K. Obesity and pregnancy: mechanisms of short term and long term adverse consequences for mother and child. BMJ. 2017;356:j1. DOI: 10.1136/bmj.j1.
- Retnakaran R. Hyperglycemia in pregnancy and its implications for a woman’s future risk of cardiovascular disease. Diabetes Res. Clin. Pract. 2018;145:193–9. DOI: 1016/j.diabres.2018.04.008
- Poddar, Chetty Y., Chetty V. T. How does obesity affect the endocrine system? A narrative review. Clin. Obes. 2017;7(3):136–44. DOI: 10.1111/cob.12184
- Махмадалиева М.Р., Коган И.Ю., Ниаури Д.А., Мекина И.Д. и др. Влияние избытка массы тела и ожирения на эффективность программ вспомогательных репродуктивных технологий. Журнал акушерства и женских болезней. 2018;67(2):32–9. Makhmadalieva M.R., Kogan I.Yu., Niauri D.A., Mekina I.D. et al. The influence of excess body weight and obesity on the effectiveness of assisted reproductive technology programs. Journal of Obstetrics and Women's Diseases. 2018;67(2):32–9. DOI: 10.17816/JOWD67232-39
- Horgan M.J., Khalak R., Rijhsinghani A. Maternal obesity's impact on the mother and neonate. Pediatr. 2022:10:1042659. DOI: 10.3389/fped.2022.1042659
- Rong K., Yu K., Han X., Szeto I.M.Y. et al. Pre-pregnancy BMI, gestational weight gain and postpartum weight retention: a meta-analysis of observational studies. Public Health Nutr. 2015;18(12):2172–82. DOI: 10.1017/S1368980014002523
- Carlson N.S., Leslie S.L., Dunn A. Antepartum care of women who are obese during pregnancy: systematic review of the current evidence. J. Midwifery Womens Health. 2018;63(3):259–72. DOI: 1111/jmwh.12758
- Echeverria C., Eltit F., Santibanez J.F., Gatica S. et al. Endothelial dysfunction in pregnancy metabolic disorders. Biochim. Biophys. Acta. Mol. Basis Dis. 2020;1866(2):165414. DOI: 10.1016/j.bbadis.2019.02.009
- Yu L., Li Y., Du C., Zhao W. et al. Pattern recognition receptor-mediated chronic inflammation in the development and progression of obesity-related metabolic diseases. Mediators Inflamm. 2019;2019:5271295. DOI: 10.1155/2019/5271295
- Серов В.Н. Пути снижения акушерской патологии. Акушерство и гинекология. 2007;5:8–12. Serov V.N. Ways to reduce obstetric pathology. Obstetrics and Gynecology. 2007;5:8–12. (in Russian)
- Пристром А.М., Хисамо С.А. Предикторы неблагоприятных событий у беременных с дефицитом массы. Журнал Гродненского государственного медицинского университета. 2023;21(3):288–93. Priestrom A.M., Hisamo S.A. Predictors of adverse events in pregnant women with deficiency of body weight. Journal of the Grodno State Medical University. 2023;21(3):288–93. (in Russian). DOI: 10.25298/2221-8785-2023-21-3-288-293
- Сурина М.Н., Чванова Е.А. Течение беременности и исходы родов у пациенток с дефицитом массы тела. Фундаментальная и клиническая медицина. 2018;3(3):65–70. Surina M.N., Chvanova E.A. Pregnancy course and outcomes in women with low body mass index. Fundamental and Clinical Medicine. 2018;3(3):65–70. (in Russian)
- Рудаева Е.В., Захаров И.С., Мозес В.Г. Особенности гравидарного гомеокинеза у беременных женщин с дефицитом массы тела. Consilium Medicum. 2017;19(6):37–42. Rudaeva E.V., Zakharov I.S., Mozes V.G. Features of gravidary homeokinesis disease in pregnant women with a deficiency of body weight. Consilium Medicum. 2017;19(6):37–42. (in Russian). DOI: 10.26442/2075-1753_19.6.37-42
Цель исследования. Изучить исходы беременности и родов у женщин с аномальным прегравидарным индексом массы тела.
Дизайн. Ретроспективное сравнительное исследование.
Материалы и методы. Ретроспективное сравнительное исследование проведено по материалам медицинской документации амбулаторного учреждения с 2018 по 2019 год. Методом сплошной выборки были изучены исходы беременности и родов у 750 женщин в возрасте от 18 до 49 лет. Обследование пациенток осуществлялось в соответствии с нормативными документами Минздрава России.
Результаты. Беременных женщин с нормальной прегравидарной массой тела было 363 (48,40%), а с аномальной — 387 (51,6%): пациенток с исходным дефицитом массы тела — 189 (25,20%), с избыток массы тела — 102 (13,60%), с ожирением — 96 (12,8%).
Полученные данные свидетельствуют о том, что наличие как дефицита, так и избытка массы тела/ожирения у женщин накануне беременности способствует увеличению частоты осложненных родов, кесарева сечения, рождения маловесных детей и т. д.
Заключение. Полученные нами данные свидетельствуют о необходимости индивидуального подхода к пациенткам, направленного на выявление дефицита или избытка массы тела/ожирения до беременности, с последующим проведением профилактических мероприятий. Реализация правильно сформированной концепции прегравидарной подготовки для пациенток с аномальным индексом массы тела позволит снизить частоту осложненных родов, кесарева сечения, рождения маловесных детей.
Ключевые слова: беременность, дефицит массы тела, избыток массы тела, индекс массы тела, ожирение, осложненные роды, относительный риск
Скачать PDFПестрикова Т.Ю., Князева Т.П., Юрасова Е.А., Шелковникова В.Р. Сравнительный анализ исходов беременности и родов у женщин с аномальным прегравидарным индексом массы тела. Женское здоровье и репродукция. 2024. № 1 (62). DOI: 10.31550/2712-8598-2024-1-4-ZhZiR. URL: https://journalgynecology.ru/statyi/sravnitelnyj-analiz-ishodov-beremennosti-i-rodov-u-zhenshhin-s-anomalnym-pregravidarnym-indeksom-massy-tela/ (дата обращения: дд.мм.гггг)
Пестрикова Татьяна Юрьевна (автор для переписки) — д. м. н., профессор, заведующая кафедрой акушерства и гинекологии ФГБОУ ВО ДВГМУ Минздрава России. 680000, Россия, г. Хабаровск, ул. Муравьева-Амурского, д. 35. https://orchid.org/0000-0003-0219-340. E-mail: typ50@rambler.ru
Князева Татьяна Петровна — к. м. н., доцент кафедры акушерства и гинекологии ФГБОУ ВО ДВГМУ Минздрава России. 680000, Россия, г. Хабаровск, ул. Муравьева-Амурского, д. 35. https://orcid.org/0000-0003-3777-2699. E-mail: k_t_2002@mail.ru
Юрасова Елена Анатольевна — д. м. н., профессор кафедры акушерства и гинекологии ФГБОУ ВО ДВГМУ Минздрава России. 680000, Россия, г. Хабаровск, ул. Муравьева-Амурского, д. 35. https://orchid.org/0000-0002-7771-3549. E-mail: urasovaea@yandex.ru
Шелковникова Виктория Руслановна — ординатор кафедры акушерства и гинекологии ФГБОУ ВО ДВГМУ Минздрава России. 680000, Россия, г. Хабаровск, ул. Муравьева-Амурского, д. 35. https://orcid.org/0009-0002-0409-1600. E-mail: viktoriashel98@mail.ru
Comparative analysis of pregnancy and childbirth outcomes in women with abnormal pregravid body mass index
T.Yu. Pestrikova, T.P. Knyazeva, E.A. Yurasova, V.R. Shelkovnikova
Far Eastern State Medical University Ministry of Health of Russia; 35 Muravyov-Amursky Str., Khabarovsk, Russian Federation 680000
Abstract
Aim. To study the outcomes of pregnancy and childbirth in women with abnormal pregravid body mass index.
Design. Retrospective comparative study.
Materials and methods. A retrospective comparative study was conducted using medical records from an outpatient facility from 2018 to 2019. Using a continuous sampling method, the outcomes of pregnancy and childbirth were studied in 750 women aged 18 to 49 years. The examination of patients was carried out in accordance with the regulatory documents of the Russian Ministry of Health.
Results. There were 363 (48.40%) pregnant women with normal pregravid body weight, and 387 (51.6%) with abnormal prenatal weight: women with initial underweight — 189 (25.20%), c excess body weight — 102 (13.60%), with obesity — 96 (12.8%). The data obtained indicate that the presence of both deficiency and excess body weight/obesity in women on the eve of pregnancy contributes to an increase in the frequency of complicated births, cesarean sections, births of low birth weight children, etc.
Conclusion. Our data indicate the need for an individual approach to patients, aimed at identifying deficiency or excess body weight/obesity before pregnancy. with subsequent implementation of preventive measures. The implementation of a properly formed concept of preconception preparation for patients with an abnormal body mass index will reduce the frequency of complicated births, cesarean sections, and the birth of low-birth-weight babies.
Key words: underweight, overweight, pregnancy, obesity, body mass index, complicated childbirth, relative risk.
Т.Ю. Пестрикова, Т.П. Князева, Е.А. Юрасова, В.Р. Шелковникова
ФГБОУ ВО Дальневосточный государственный медицинский университет Министерства здравоохранения Российской Федерации; Россия, г. Хабаровск
Согласно многочисленным исследованиям, с аномальным индексом массы тела (ИМТ) до беременности могут быть связаны неблагоприятные исходы у матери, плода и новорожденного. Существующие данные показывают, что женщины, имеющие избыточную массу тела или ожирение до беременности, подвергаются повышенному риску гестационного сахарного диабета (ГСД), гестационной артериальной гипертензией (ГАГ), макросомии, увеличения частоты кесарева сечения и неонатальной смертности [1–4]. Напротив, низкий ИМТ до беременности связан с более высоким риском плацентарной недостаточности, дистресса плода, преждевременных родов (ПР), задержкой роста плода (ЗРП) и рождением маловесного для гестационного возраста младенца [5, 6].
Целью исследования было изучение исходов беременности и родов у женщин с аномальным прегравидарным индексом массы тела.
Материалы и методы
Ретроспективное сравнительное исследование было проведено по материалам медицинской документации женской консультации Центрального района г. Хабаровска с 2018 по 2019 год. Методом сплошной выборки нами проанализированы исходы беременности и родов у 750 женщин в возрасте от 18 до 49 лет. Ретроспективный и обезличенный характер исследования не предполагал получения информированного согласия пациенток. Исследование одобрено этическим комитетом Медицинского института ФГБОУ ВО ДВГМУ Минздрава России (протокол № 1 от 16.06.2020 г.).
Пациентки были разделены на 4 группы в зависимости от прегестационного ИМТ и рекомендуемой общей прибавки массы тела (ПМТ) за время гестации как для нормального, так и для аномального ИМТ [7]:
В зависимости от ПМТ в каждой группе был проведен анализ течения беременности и родов по 32 параметрам.
Для оценки значимости влияния аномальной прегравидарной массы тела на частоту осложнений беременности и родов у женщин определяли относительный риск (relative risk, RR) — отношение частоты наблюдаемого исхода у лиц, подвергавшихся и не подвергавшихся воздействию факторов риска. При величине RR более 1,0 риск заболеть при наличии изучаемого фактора выше, чем при его отсутствии, следовательно, он является повреждающим (фактором риска) и приводит к осложнениям (прямая связь).
Статистический анализ осуществлялся с использованием пакета прикладных программ MS Office 2017 и Statistica 10.0. Производился расчет относительных показателей (Р) и их ошибок (m). Различия количественных показателей в сравниваемых группах определяли с помощью t-критерия Стьюдента. Различия считали статистически значимыми при p < 0,05. Статистически значимый сравнительный анализ поводился между показателями ОГ и ГС1 (р1), ГС2 (р2), ГС3 (р3).
Результаты
Проведенный анализ показал, что доля женщин ОГ от общего количества наблюдений составила 48,40 ± 1,82% (363 пациентки), ГС1 — 25,20 ± 1,59% (189 человек), ГС2 — 13,60 ± 1,25% (102 женщины), ГС3 — 12,8 ± 1,22% (96 пациенток) (табл. 1). Таким образом, среди обследованных 363 (48,40%) женщины имели нормальную прегравидарную массу тела, а 387 (51,6%) — аномальную.
Таблица 1. Особенности течения гестационного периода у женщин с аномальным индексом массы тела до беременности (n = 750)
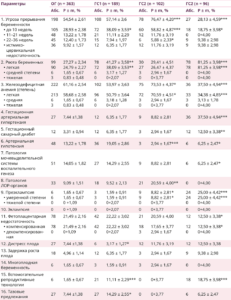
Примечание. Различия статистически значимы: (*) — р < 0,05; (**) — р < 0,01; (***) — р < 0,001.
Анализ течения гестационного периода у женщин групп исследования представлен в таблице 1. Нами определено, что у пациенток ГС1 по сравнению с женщинами ОГ статистически значимо преобладали угроза прерывания беременности в сроке гестации до 10 недель (р1 < 0,05), рвота беременных легкой степени (р1 < 0,01), применение методов вспомогательных репродуктивных технологий (ВРТ) (р1 < 0,001) и тазовые предлежания плода (р1 < 0,05). Напротив, случаев дистресса плода во время беременности в ГС1 было меньше, чем в ОГ (р1 < 0,05).
Особенности гестационного периода у пациенток ГС2 по сравнению с женщинами ОГ, характеризовались повышенной угрозой прерывания беременности в сроке гестации до 10 недель (р2 < 0,001), высокой частотой железодефицитной анемии легкой степени (р2 < 0,05), патологией ЛОР-органов (р2 < 0,01), наличием преэклампсии (ПЭ) умеренной степени (р2 < 0,05). Реже, чем в ОГ, у пациенток ГС2 встречалась угроза прерывания беременности в сроке гестации 22–36 недель (р2 < 0,05) и артериальная гипотензия (р2 < 0,001) (табл. 1).
Гестационный период у пациенток ГС3 по сравнению с беременными ОГ осложнился более высокими показателями частоты рвоты беременных легкой степени (р3 < 0,001), железодефицитной анемии легкой степени (р3 < 0,05), ГАГ (р3 < 0,001), ГСД (р3 < 0,01), ПЭ умеренной степени тяжести (р3 < 0,001), использования программ ВРТ (р3 < 0,001). Реже, чем в ОГ, у пациенток ГС3 встречались угроза прерывания беременности в сроке гестации до 10 недель (р3 < 0,05), артериальная гипотензия (р3 < 0,05) и фетоплацентарная недостаточность (ФПН) в компенсированной форме (р3 < 0,05) (табл. 1).
Исходы беременности и родов у женщин с аномальной прегравидарной массой тела представлены в таблице 2. Нами определено, что роды в срок преобладали у женщин ОГ, а в ГС1, ГС2 и ГС3 эти показатели были статистически значимо ниже (р1 < 0,001, р2 < 0,001, р3 < 0,001). Соответственно частота ПР в сроке гестации 34–36 недель в ГС2 и ГС3 была выше, чем в ОГ (р2 < 0,001, р3 < 0,001).
Таблица 2. Исходы беременности и родов у женщин с аномальным прегравидарным индексом массы тела (n = 750)

Примечание. Различия статистически значимы: (*) — р < 0,05; (**) — р < 0,01; (***) — р < 0,001.
Больше осложненных родов отмечено в ГС1, ГС2 и ГС3 по сравнению с данными ОГ (р1 < 0,01, р2 < 0,05, р3 < 0,05) (табл. 2).
Кесаревым сечением (КС) роды были завершены у практически у каждой третьей женщины в ГС1, ГС2 и в ГС3, что статистически значимо чаще, чем в ОГ (р1 < 0,001, р2 < 0,001, р3 < 0,001) и свидетельствует о высоком уровне оперативного родоразрешения в этих группах. Основными показаниями к КС в ГС1, ГС2, ГС3 были дистресс плода в родах (р1 < 0,001, р2 < 0,01, р3 < 0,001), диспропорция, требующая предоставления медицинской помощи матери (р1 < 0,001, р2 < 0,01, р3 < 0,05), аномалии родовой деятельности (р2 < 0,01, р3 < 0,05) и преждевременная отслойка нормально расположенной плаценты (ПОНРП) (р3 < 0,05) (табл. 2).
Масса тела при рождении от 2000,0 до 2499,0 г статистически значимо чаще регистрировалась у младенцев в ГС1 (р1 < 0,05), от 2500,0 до 2999,0 г (маловесный плод) — в ГС1 (р1 < 0,001) и ГС3 (р3 < 0,001), от 4000,0 до 4999,0 — в ГС3 (р3 < 0,05). Младенцев мужского пола статистически значимо больше родилось в ГС1 (р1 < 0,001), ГС2 (р2 < 0,05) и ГС3 (р3 < 0,001).
В изучаемых группах нами не получено статистически значимых данных о рождении детей в состоянии асфиксии, не было случаев мертворождаемости и ранней неонатальной смертности (РНС) (табл. 2).
Дальнейшая статистическая обработка полученных данных показала, что существует прямая связь между прегравидарно низкой массой тела у женщин (ГС1) и наличием у них факторов RR: КС (4,190), дистресса плода в родах (3,434), диспропорции, требующей предоставления медицинской помощи матери (2,766), рождения младенцев с массой тела от 2000,0 до 2499,0 г (2,563) и от 2500,0 до 2999,0 г (2,440), асфиксии новорожденного (оценки по шкале Апгар на 5-й минуте 4–6 баллов (2,254) и 1–3 балла (1,315)), ПОНРП (1,921), предлежания плаценты (1,921), ПР в сроках гестации 28–30 (1,921) и 34–36 (1,921) недель, осложненных родов (1,513), рубца на матке (1,494), аномалий родовой деятельности (1,22). Кроме этого, RR мужского пола ребенка составил 1,328.
Определение RR у пациенток ГС2 показало, что осложнения гестационного периода и родов имели прямую связь с избытком массы тела по следующим параметрам: ПОНРП (7,12), ПР в сроке гестации 34–36 недель (7,12), асфиксией новорожденного (оценкой по шкале Апгар на 5-й минуте 4–6 балла (4,518) и 1–3 балла (3,514)), КС (3,559), ПР (3,559), диспропорцией, требующей предоставления медицинской помощи матери (2,562), предлежанием плаценты (3,559), рождением младенцев с массой тела от 2000,0 до 2499,0 г (2,636) и от 4500,0 до 4999,0 г (1,506), дистрессом плода в родах (1,941), аномалиями родовой деятельности (1,941), осложненными родами (1,402), рубцом на матке (1,494). Кроме этого, RR рождения мальчика равен 1,257.
У пациенток ГС3 определение RR выявило прямую связь между исходным ожирением и такими осложнениями гестационного периода и родов, как ПОНРП (11,344), ПР в сроке гестации 34–36 недель (7,118), КС (3,781), ПР (3,559), предлежание плаценты (3,559), дистресс плода в родах (3,094), диспропорция, требующая предоставления медицинской помощи матери (2,723), асфиксия новорожденного (оценка по шкале Апгар на 5-й минуте 4–6 баллов (2,746) и 1–3 балла (2,563), рождение младенцев с массой тела 2000,0–2499,0 г (2,196), 4500,0–4999,0 г (1,794) и 4500,0–4999,0 г (2,746), аномалии родовой деятельности (2,063), послеродовые кровотечения (1,815), осложненные роды (1,490), рубец на матке (1,260). Кроме этого, RR рождения мальчика был равен 1,747.
Обсуждение
В настоящее время супружеские пары начинают осознавать, что такое серьезное событие, как появление на свет нового человека, должно быть тщательно спланировано. Подготовка как минимум за три месяца, а лучше за полгода или год помогает избежать большинства проблем, которые могут нанести урон здоровью будущего ребенка. Как правило, данное понятие чаще всего включает оценку состояния репродуктивной системы половых партнеров1.
Полученные нами данные свидетельствуют о том, что частота выявления случаев аномальной прегравидарной массы тела у женщин составляет 51,6%. Следует подчеркнуть, что устранение дефицита (25,20%) либо избытка массы тела (13,60%) или ожирения (12,8%) за три месяца является сложной задачей. Поэтому одной из важных составляющих прегравидарной подготовки должна быть реальная программа по нормализации массы тела у женщин.
В течение последних лет наибольшее количество научных публикаций касается проблемы ожирения, которое оказывает негативное влияние на исходы беременности и родов. В России частота его встречаемости при беременности достигает 15–20% случаев и не имеет тенденции к снижению [7]2. Согласно литературным данным, каждая четвертая женщина имеет высокий ИМТ [8]3. Ожирение связано с неблагоприятными эффектами в репродуктивной сфере, включая поражение овуляторной и менструальной функций, воздействием на фертильные свойства, снижением эффективности лечения бесплодия, а также увеличением риска гестационных осложнений4.
В проведенном нами исследовании были получены данные, подтверждающие, что и избыток массы тела, и ожирение статистически значимо связаны с невынашиванием беременности. Так, угроза прерывания беременности в сроке гестации до 10 недель составила 58,82% (р2 < 0,001), а частота ПР — 23,53 и 18,75% (р2 < 0,001, р3 < 0,001).
Полученные данные согласуются с мнением ряда исследователей, которые считают, что по сравнению с женщинами с нормальной массой тела у пациенток с ожирением почти в 2 раза выше риск самопроизвольного прерывания беременности до 12 недель, а также в 1,6 раз больше риск ранних ПР у первородящих с ИМТ ≥ 30 кг/м2 [9].
Ожирение считают независимым фактором риска развития гипертензивных расстройств во время беременности. Согласно результатам 13 когортных многоцентровых исследований, охвативших 1,4 млн женщин, риск развития ПЭ у пациенток с ожирением удваивается при увеличении ИМТ на каждые 5–7 кг/м2. Механизм развития ПЭ до конца не изучен. Отмечено, что у пациенток с ожирением в патогенезе ПЭ значительную роль играют инсулинорезистентность и развитие дисфункции эндотелия на фоне дислипидемии [9]5.
В нашем исследовании частота ПЭ (8,82%, р2 < 0,05; 25,00%, р3 < 0,001), ГАГ (37,50%, р3 < 0,001) и ГСД (12,50%, р3 < 0,01) по сравнению с показателями беременных женщин с исходно нормальной массой тела была статистически значимо выше. Полученные результаты согласуются с данными ряда авторов, которые подчеркивают более высокое (на 13%) количество случаев ГСД при имеющемся ожирении [10].
Чаще, чем в группе женщин с нормальной прегравидарной массой тела, у пациенток с ожирением для достижения беременности были использованы программы ВРТ (18,75%, р3 < 0,001). Отмечено, что с увеличением числа женщин с избыточной массой тела растет и доля пациенток с ожирением среди обращающихся для лечения бесплодия при помощи методов ВРТ [11, 12].
Слабость родовой деятельности была выявлена у 10–35% женщин с ожирением. Кроме этого, у них чаще встречаются такие патологии, как клинически узкий таз и ПЭ. Крупные размеры плода влияют на увеличение частоты асфиксии плода и новорожденного [13]. При ожирении, существовавшем до беременности, так же, как и при избыточной прибавке массы тела во время гестации, возрастает риск абдоминального родоразрешения. Это может быть связано как с независимыми от ожирения обстоятельствами (низким ростом матери, крупным или гигантским плодом, возрастом первородящей), так и с нарушением родовой деятельности, клинически узким тазом и т. д. [7, 13].
В нашем исследовании абдоминальное родоразрешение было выполнено у каждой третьей женщины с избытком массы тела (32,35%, р2 < 0,001) и ожирением (34,38%, р3 < 0,001). Основными показаниями к КС были дистресс плода в родах (р2 < 0,01, р3 < 0,001), диспропорция, требующая предоставления медицинской помощи матери (р2 < 0,01, р3 < 0,05), аномалии родовой деятельности (р2 < 0,01, р3 < 0,05), ПОНРП (р3 < 0,05).
У женщин с ожирением рождение младенцев с массой тела от 4000,0 до 4499,0 г было зафиксировано статистически значимо чаще (21,88%, р3 < 0,05).
В проводимом нами исследовании беременные с избыточной массой тела и ожирением четко соблюдали критерии общей ПМТ за время гестации. Тем не менее, частота осложненных родов у них была выше (38,24%, р2 < 0,05; 40,63%, р3 < 0,05) по сравнению с группой беременных с исходно нормальной массой тела (27,27%).
Определение RR у пациенток ГС2 и ГС3 показало, что осложнения гестационного периода и родов имели высокую прямую связь с такими факторами, как ПОНРП (в ГС2 — 7,12 и ГС3 — 11,344), ПР в сроке гестации 34–36 недель (в ГС2 — 7,12 и ГС3 — 7,118), предлежание плаценты (в ГС3 — 3,559) и т. д. Риск проведения КС в ГС2 и ГС3 был достаточно высоким (3,559 и 3,781 соответственно), что обусловлено помимо выше указанных факторов (ПОНРП и предлежание плаценты) наличием таких осложнений в родах, как дистресс плода (в ГС3 — 3,094), диспропорция, требующая предоставления медицинской помощи матери (в ГС2 — 2,562 и ГС3 — 2,723), рождение младенцев с массой тела 4500,0–4999,0 г в ГС (1,506), а также 4500,0–4999,0 г (1,794) и 4500,0–4999,0 г (2,746) — в ГС3.
Полученные нами данные свидетельствуют о том, что у женщин с ожирением маловесных младенцев с массой тела от 2500,0 до 2999,0 г родилось больше, чем у женщин с исходно нормальной массой тела (34,29%, р3 < 0,001). RR рождения младенцев с массой тела от 2000,0 до 2499,0 г составил в ГС2 2,636, а в ГС3 — 2,196, что, вполне вероятно, могло быть следствием не только влияния диеты во время беременности, но и наличием ПР в сроке гестации 34–36 недель (ГС2 — 7,12 и ГС3 — 7,118).
В нашем исследовании не было случаев мертворождения, РНС, но отмечен высокий RR развития асфиксии новорожденного с оценкой по шкале Апгар на 5-й минуте 4–6 баллов (в ГС2 — 4,518 и ГС3 — 2,746) и 1–3 балла (в ГС2 — 3,514 и ГС3 — 2,563).
Нами не была прослежена прямая связь между избыточной массой тела и ожирением и развитием ГСД и ПЭ, хотя, по данным ряда авторов, прегравидарный ИМТ до беременности и особенно ПМТ во время беременности оказывают влияние на акушерские и перинатальные исходы [14, 15].
Поэтому необходимо уже на этапе планирования беременности снижать вес женщины на 15% от первоначального для улучшения исходов гестации и родов [16]6. Так, более половины женщин утверждают, что подробная консультация врача обо всех предполагаемых проблемах при ожирении еще на этапе планирования беременности могла бы мотивировать их модифицировать образ жизни и соблюдать диету с целью снижения веса.
Поскольку полученные нами данные свидетельствуют о наличии прямого риска ПОНРП, предлежания плаценты и ПР, подготовка женщин с ожирением к будущей беременности действительно представляется недостаточной.
Однако если освещение проблемы избыточной массы тела и ожирения как вне беременности [17, 18], так и вовремя гестационного периода имеет достаточный медицинский и общественный резонанс, то в меньшей степени в литературе рассматриваются вопросы ДМТ.
Тем не менее, беременность на фоне ДМТ характеризуется такими осложнениями, как угрожающий выкидыш, ранний токсикоз (10,2%, р < 0,001), ФПН, патологическое количество околоплодных вод (многоводие, маловодие), ПЭ, ГАГ, ПОНРП, гипертрофия плаценты. Нами отмечено нарастание частоты железодефицитной анемии, особенно во 2-й половине гестации (69,6%, р < 0,001). Количество ПР имело тенденцию к увеличению — 3,9% по сравнению с 1,8% в группе беременных с исходно нормальной массой тела. Первичная слабость родовой деятельности отмечена у 4,2% рожениц, что выше, чем в группе с нормальным ИМТ (2,7%, p < 0,05). Дефицит веса у матери является значимым фактором риска рождения маловесных детей (28,4%, p < 0,001) [19, 20].
В структуре осложнений беременности исследователи выявили достоверное увеличение частоты токсикоза 1-й половины гестационного периода (10,2% по сравнению с 5% в контроле, р < 0,001). Отмечалось нарастание частоты железодефицитной анемии, особенно во 2-й половине гестации (69,6% и 52,7% соответственно, р < 0,001). Первичная слабость родовой деятельности диагностирована у 4,2% рожениц, что было выше, чем в группе с нормальным ИМТ (2,7%, p < 0,05) [21].
Данные нашего исследования показали, что у беременных с исходным ДМТ гестационный период был осложнен повышенной частой угрозы прерывания беременности в сроке гестации до 10 недель (38,09%, р1 < 0,05), рвотой беременных легкой степени (38,09%, р1 < 0,05), наличием тазового предлежания плода (14,29%, р1 < 0,05). Методы ВРТ у данной категории женщин использовались в 11,11% случаев (р1 < 0,001), частота осложненных родов составила 41,27% (р1 < 0,01), КС беременность и роды были завершены у 38,1% пациенток (р1 < 0,001). Основными показаниями к КС были дистресс плода в родах (31,21%, р1 < 0,001), диспропорция, требующая предоставления медицинской помощи матери (19,05%, р1 < 0,001). У женщин с ДМТ преобладало рождение младенцев с массой тела от 2000,0 до 2499,0 г (8,33%, р1 < 0,05) и от 2500,0 до 2999,0 г (маловесный плод) (41,67%, р1 < 0,001).
Изучение RR в ГС1 позволило определить наличие прямой связи между дефицитом массы тела и такими исходами, как КС (4,190), дистресс плода в родах (3,434), диспропорция, требующая предоставления медицинской помощи матери (2,766), рождение младенцев с массой тела от 2000,0 до 2499,0 г (2,563) и от 2500,0 до 2999,0 г (2,440).
Таким образом, проблема дефицита веса наряду с избытком массы тела/ожирением на этапе преконцепции и во время беременности имеет не только медицинское, но и социальное значение, что говорит о необходимости профилактики осложнений гестационного периода и родов посредством коррекции трофологического и микронутриентного статуса у женщин с ДМТ [5, 21].
Проведенное нами исследование доказывает, что при достаточно большом количестве работ, связанных с исследованиями течения беременности у женщин с избыточной массой тела/ожирением, существует определенный недостаток информации по течению беременности и ее исходам у женщин с ДМТ. Практически отсутствуют данные о реальном рационе питания у беременных с ДМТ.
Представленные результаты говорят о том, что наличие как дефицита, так и избытка массы тела/ожирения у женщин накануне беременности способствует увеличению частоты осложненных родов, КС, рождения маловесных детей по сравнению с показателями женщин с исходно нормальной прегравидарной массой тела.
Заключение
Современная медицина — это медицина 5П: прогрессивная, профилактическая, предиктивная (предсказательная), партисипативная, позитивная. Индивидуальный подход к пациенту, профилактика и доклиническое выявление заболеваний — таковыми должны быть тренды врача акушера-гинеколога.
Полученные нами данные свидетельствуют о необходимости индивидуального подхода к пациентам, ориентированного на профилактику и доклиническое выявление дефицита или избытка массы тела/ожирения. Реализация правильно сформированной концепции прегравидарной подготовки для пациенток с аномальным ИМТ позволит снизить частоту осложненных родов, кесарева сечения, рождения маловесных детей.
1 Прегравидарная подготовка. Клинический протокол Междисциплинарной ассоциации специалистов репродуктивной медицины (МАРС). М: Редакция журнала StatusPraesens; 2016. 80 c.
2 Фролова Е.Р. Частота ожирения среди беременных. Вестник новых медицинских технологий. 2018;5(12). URL: http://vnmt.ru/Bulletin/E2018-5/00.html
3 Там же
4 Practice Committee of the American Society for Reproductive Medicine. Obesity and reproduction: a committee opinion. Fertil. Steril. 2021;116(5):1266–85. DOI: 10.1016/j.fertnstert.2021.08.018
5 ACOG Practice Bulletin No. 202: Gestational hypertension and preeclampsia. Obstet. Gynecol. 2019;133(1):1. DOI: 10.1097/AOG.0000000000003018
6 Диагностика, лечение, профилактика ожирения и ассоциированных с ним заболеваний. Национальные клинические рекомендации. СПб; 2017: 7–10
Предыдущая статья
А.А. Суханов1, 2, Г.Б. Дикке3, И.И. Кукарская1, 2 1 Г...
Следующая статья
Е.В. Кудрявцева1, Я.А. Мангилева1, 2, Н.Н. Потапов3, Л.Г. Полушина<...