Рак шейки матки во время беременности
- Резюме
- Для цитирования
- Авторы
- Abstract
- Полный текст
- Литература
- Каприн А.Д., Старинский В.В., Петрова Г.В., ред. Злокачественные новообразования в России в 2018 году (заболеваемость и смертность). М.: МНИОИ им. П.А. Герцена — филиал ФГБУ «НМИЦ радиологии» Минздрава России; 2019. 250 с. Kaprin A.D., Starinsky V.V., Petrova G.V., eds. Malignant neoplasms in Russia in 2018 (morbidity and mortality). M.: P.A. Herzen MNIOI — branch of FGBU "NMC Radiology" of the Ministry of Health of Russia; 2019. 250 с. (in Russian)
- Доброхотова Ю.Э., Тер-Ованесов М.Д., Венедиктова М.Г., Морозова К.В. Рак шейки матки и беременность. Тверской медицинский журнал. 2021;2:16–32. Dobrokhotova Yu.E., Ter-Ovanesov M.D., Venediktova M.G., Morozova K.V. Cervical cancer and pregnancy. Tver Medical Journal. 2021;2:16–32. (in Russian)
- Горяева А.Э., Петров Ю.А. Скрининг рака шейки матки. Международный журнал прикладных и фундаментальных исследований. 2018;4:171–5. Goryaeva A.E., Petrov Y.A. Screening of cervical cancer. International Journal of Applied and Fundamental Research. 2018;4:171–5. (in Russian)
- Brierley J., Gospodarowicz M.K., Wittekind Ch., eds. TNM classification of malignant tumours. Oxford: John Wiley & Sons, Inc.; 2017. DOI: 10.1002/9780471420194.tnmc26.pub3
- Koh W.J., Abu-Rustum N.R., Bean S., Bradley K. et al. Cervical cancer. Version 3.2019. NCCN guidelines panel. J. Natl. Compr. Canc. Netw. 2019;17(1):64-84. DOI: 10.6004/jnccn.2019.0001
- Паяниди Ю.Г., Боровкова Е.И., Доброхотова Ю.Э., Арутюнян А.М. Тактика ведения беременных с инвазивным раком шейки матки. РМЖ. Мать и дитя. 2019;2(2):135–8. Payanidi Yu.G., Borovkova E.I., Dobrohotova Yu.E., Arutyunyan A.M. Managing invasive cervical cancer in pregnancy. Russian Journal of Mother and Child Health. 2019;2(2):135–8. (in Russian). DOI: 10.32364/2618-8430-2019-2-2-135-138
- Beharee N., Shi Z., Wu D., Wang J. Diagnosis and treatment of cervical cancer in pregnant women. Cancer Med. 2019;8(12):5425–30. DOI: 10.1002/cam4.2435
- Голицына Ю.С., Шмаков Р.Г., Хабас Г.Н., Оводенко Д.Л. Рак шейки матки и беременность: основные принципы диагностики, лечения и ведения беременности. Доктор.Ру. 2018;2(146):15–9. Golitsina Yu.S., Shmakov R.G., Habas G.N., Ovodenko D.L. Cervical cancer and pregnancy: main principles of diagnosis and treatment and management of pregnancy. Doctor.Ru. 2018;2(146):15–9. (in Russian)
- Сурина М.Н., Фетисова Т.И. Рак шейки матки: первичная и вторичная профилактика. Женское здоровье и репродукция. 2018;2(21). Surina M.N., Fetisova T.I. Cervical cancer: primary and secondary prevention. Women's Health and Reproduction. 2018;2(21). (in Russian). URL: https://journalgynecology.ru/statyi/rak-shejki-matki-pervichnaja-i-vtorichnaja-profilaktika (дата обращения: 11.04.2024)
- Кузнецова А.И., Петров Ю.А., Ермолова Н.В. Беременность и рак шейки матки. Главный врач Юга России. 2022;2(83):25–8. Kuznetsova A.I., Petrov Yu.A., Ermolova N.V. Influence of syringomielia on reproductive potential of woman. Chief Doctor of the South of Russia. 2022;2(83):25–8. (in Russian)
- Loreto M.F., Schäfer S., Vassilakos P., Petignat P. et al. Accuracy of combinations of visual inspection using acetic acid or lugol iodine to detect cervical precancer: a meta‐analysis. BJOG. 2018;125(5):545–53. DOI: 10.1111/1471-0528.14783
- Woo S., Suh C.H., Kim S.Y., Cho J. et al. Magnetic resonance imaging for detection of parametrial invasion in cervical cancer: an updated systematic review and meta-analysis of the literature between 2012 and 2016. Eur. Radiol. 2018;28(2):530–41. DOI: 10.1007/s00330-017-4958-x
- Паяниди Ю.Г., Боровкова Е.И., Доброхотова Ю.Э., Арутюнян А.М. Тактика ведения беременных с инвазивным раком шейки матки. РМЖ. Мать и дитя. 2019;2(2):135–8. Payanidi Y.G., Borovkova E.I., Dobrohotova Y.E., Arutyunyan A.M. Managing invasive cervical cancer in pregnancy. Russian Journal of Mother and Child Health. 2019;2(2):135–8. (in Russian). DOI: 10.32364/2618-8430-2019-2-2-135-138
- Вербитская Е.А., Урманчеева А.Ф., Артемьева А.С., Михетько А.А. и др. Беременность, ассоциированная с неинвазивным раком шейки матки. Прогноз для матерей и детей. Опухоли женской репродуктивной системы. 2018;14(3):71–6. Verbitskaya E.A., Urmancheeva A.F., Artemieva A.S., Mikhetko A.A. et al. Non-invasive cervical cancer during pregnancy. Prognosis for mothers and children. Tumors of Female Reproductive System. 2018;14(3):71–6. (in Russian). DOI: 10.17650/1994-4098-2018-14-3-71-76
- Хохлова С.В., Деньгина Н.В., Коломиец Л.А., Кравец О.А. и др. Практические рекомендации по лекарственному лечению рака шейки матки. Злокачественные опухоли. 2021;7(3S2-1):197–217. Khokhlova S.V., Dengina N.V., Kolomiets L.A., Kravets O.A. et al. Practical recommendations on drug treatment of cervical cancer. Malignant Tumours. 2021;7(3S2-1):197–217. (in Russian). DOI: 10.18027/2224-5057-2021-11-3s2-13
- Михалевич С.И., Такунова М.Г. Взаимосвязь грудного вскармливания и рисков злокачественных новообразований женской половой системы. Медицинские новости. 2021;3:47–9. Mikhalevich S.I., Takunova M.G. The relationship between breastfeeding and the risks of malignant neoplasms of the female reproductive system. Medical News. 2021;3:47–9. (in Russian)
- Fader A.N. Surgery in cervical cancer. N. Engl. J. Med. 2018;379(20):1955–7. DOI: 10.1056/NEJMe1814034
- Bray F., Ferlay J., Soerjomataram I., Siegel R.L. et al. Global cancer statistics 2018: GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries. CA Cancer J. Clin. 2018;68(6):394–424. DOI: 10.3322/caac.21492
- Korenaga T.R., Crosland B., Tewari K.S. Cancer in pregnancy. In: DiSaia and Creasman Clinical Gynecologic Oncology. Elsevier; 2020: 345–414. DOI: 10.1016/B978-0-323-77684-4.00021-0
- Perrone A. M., Bovicelli A., D’Andrilli G., Borghese G. et al. Cervical cancer in pregnancy: analysis of the literature and innovative approaches. J. Cell. Physiol. 2019;234(9):14975–90. DOI: 10.1002/jcp.28340
- Cohen P.A., Jhingran A., Oaknin A., Denny L. Cervical cancer. Lancet. 2019:393(10167):169–82. DOI: 10.1016/S0140-6736(18)32470-X
Цель обзора. Проанализировать современные данные о влиянии рака шейки матки на организм беременной женщины, актуальных критериях его диагностики, оперативных и химиолучевых методах лечения и возможных осложнениях терапии, проводимой на разных стадиях заболевания.
Основные положения. В современном акушерстве и онкогинекологии большое внимание уделяется проблемам, диагностируемым во время беременности и значительно повышающим риски осложнений гестации и родов. Один из актуальных и значимых вопросов — выявление рака шейки матки во время беременности.
На основе анализа литературных данных, представленных по исследуемой теме в базах данных Meline, Google Scholar и PubMed за 2019–2023 годы, изучено влияние на организм беременной женщины рака шейки матки в зависимости от стадии распространения процесса и начала проведения терапии, представлены способы диагностики и лечения заболевания, а также рассмотрены особенности его влияния на течение беременности и исход родов.
Заключение. Современная медицинской наука предлагает все новые методы диагностики и лечения самых опасных заболеваний, в том числе рака шейки матки. В повседневную практику гинекологов и онкологов вводятся технологии, которые были недоступны в прошлом. Это позволяет не только своевременно выявлять злокачественные новообразования шейки матки, но и проводить лечение на всех стадиях заболевания, в том числе во время беременности. Однако на сегодняшний день невозможно исключить риск рецидивов заболевания и летальных исходов у матери и плода. Для улучшения качества оказания медицинской помощи женщинам с раком шейки матки, диагностированным во время беременности, необходимо проведение дальнейших клинических исследований.
Ключевые слова: гистерэктомия, иммуногистохимическое типирование, иммуносупрессия, кольпоскопия, рак шейки матки, цервикальная неоплазия
Скачать PDFЩеголихина Л.В., Матушор Я.В., Гибадуллина А.А., Исакова А.К. Рак шейки матки во время беременности. Женское здоровье и репродукция. 2024. № 2 (63). DOI: 10.31550/2712-8598-2024-2-7-ZhZiR. URL: https://journalgynecology.ru/statyi/rak-shejki-matki-vo-vremya-beremennosti/ (дата обращения: дд.мм.гггг)
Щеголихина Лариса Викторовна — к. м. н., ассистент кафедры акушерства и гинекологии имени профессора В.С. Груздева ФГБОУ ВО Казанский ГМУ Минздрава России. 420012, Россия, г. Казань, ул. Бутлерова, д. 49. eLIBRARY.RU SPIN: 5575-1838. E-mail: chegolikhinalarisa@bk.ru
Матушор Яна Васильевна — студентка 4-го курса лечебного факультета Института фундаментальной медицины и биологии ФГАОУ ВО «Казанский (Приволжский) федеральный университет». 420008, Россия, г. Казань, ул. Кремлевская, д.18.
Гибадуллина Айзиля Айдаровна — студентка 6-го курса ФГБОУ ВО Казанский ГМУ Минздрава России. 420012, Россия, г. Казань, ул. Бутлерова, д. 49.
Исакова Алина Карахановна — студентка 6-го курса ФГБОУ ВО Казанский ГМУ Минздрава России. 420012, Россия, г. Казань, ул. Бутлерова, д. 49. E-mail: alinochka_isakova@bk.ru
Cervical cancer during pregnancy
L.V. Shchegolikhina1, Ya.V. Matushor1, A.A. Gibadullina2, A.K. Isakova1*
1 Kazan State Medical University; 49 Butlerov Str., Kazan, Russian Federation 420012
2 Kazan (Volga Region) Federal University; 18 Kremlyovskaya Str., Kazan, Russian Federation 420008
Abstract
Aim. To analyze modern data on the effect of cervical cancer on the body of a pregnant woman, current criteria for its diagnosis, surgical and chemoradiotherapy methods of treatment and possible complications of therapy carried out at different stages of the disease.
Key points. In modern obstetrics and gynecologic oncology, much attention is paid to problems diagnosed during pregnancy that significantly increase the risks of complications of gestation and labor. One of the urgent and significant issues is the detection of cervical cancer during pregnancy.
Based on the analysis of literature data presented on the topic under study in the databases Meline, Google Scholar and PubMed for 2019-2023, the impact on the body of a pregnant woman of cervical cancer depending on the stage of spread of the process and the beginning of therapy is studied, the methods of diagnosis and treatment of the disease are presented, and the features of its impact the course of pregnancy and the outcome of childbirth.
Conclusion. Modern medical science offers new methods of diagnostics and treatment of the most dangerous diseases, including cervical cancer. In the daily practice of gynecologists and oncologists, technologies that were unavailable in the past are being introduced. This allows not only timely detection of cervical malignant neoplasms, but also treatment at all stages of the disease, including during pregnancy. However, today it is impossible to exclude the risk of disease recurrence and lethal outcomes in mother and fetus. Further clinical trials are needed to improve the quality of medical care for women with cervical cancer diagnosed during pregnancy.
Key words: cervical cancer, immunosuppression, cervical neoplasia, immunohistochemical typing, colposcopy, hysterectomy.
Л.В. Щеголихина1, Я.В. Матушор1, А.А. Гибадуллина2, А.К. Исакова1*
1 ФГБОУ ВО «Казанский государственный медицинский университет» Министерства здравоохранения Российской Федерации; Россия, г. Казань
2 ФГАОУ ВО «Казанский (Приволжский) федеральный университет»; Россия, г. Казань
Благодаря современным возможностям и соблюдению клинических протоколов в акушерстве и гинекологии удалось максимально снизить смертность матери и плода во время беременности и родов. Но даже сегодняшний прогресс в медицине не позволяет полностью излечить все заболевания и гарантировать, что ребенок родится абсолютно здоровым. Поскольку как у матери, так и у плода возможно развитие самых разных патологий, отсутствие своевременной диагностики может стать причиной летального исхода.
Рак шейки матки (РШМ) — злокачественная опухоль, исходящая из слизистой оболочки шейки матки (эктоцервикса либо эндоцервикса)1. В случае его возникновения у беременной рак не только губит организм матери, но и оказывает неблагоприятное влияние на плод. РШМ — одно из самых опасных заболеваний во время беременности, пролечив которое, все же невозможно исключить наступление рецидива.
На протяжении многих лет злокачественные новообразования (ЗНО) шейки матки стабильно занимают высокое 5-е ранговое место (5,3%) в структуре всей онкологической заболеваемости среди женского населения. В 2018 году было выявлено 17 746 случаев ЗНО шейки матки, что на 22,4% больше, чем в 2008 году (13 807 случая). Показатель заболеваемости ЗНО шейки матки в 2018 году составил 22,57 на 100 тысяч женщин, увеличившись за предшествующие 10 лет на 4,48%, средний темп прироста заболеваемости составил около 2,20% в год. За этот же период времени унифицированный по мировому стандарту возрастного распределения населения показатель заболеваемости увеличился до уровня 15,9 на 100 тысяч женщин (прирост — 23,29%) при среднегодовом темпе прироста 2,2%. В сравнении с другими ЗНО женской половой сферы (тела матки, яичника) наибольшая заболеваемость РШМ в 2018 году выявлялась у женщин более молодого возраста — 40–49 лет (42,9 на 100 тысяч соответствующего населения). В 2018 году от него умерли 6392 женщин. В структуре причин онкологической смертности женщин ЗНО шейки матки в России занимают 10-е место (4,7%).
Статистические данные смертности женщин от ЗНО шейки матки продолжают неуклонно расти. За 10-летний период наблюдений, начиная с 2009 года, показатель смертности от РШМ увеличился на 2,86 % и составил в 2019 году 8,14 на 100 тысяч женского населения, стандартизованный показатель смертности женщин от ЗНО шейки матки за этот же период вырос на 2,16% — до 5,08 на 100 тысяч. Максимально высокое значение показателя смертности от ЗНО шейки матки в 2019 году отмечалось в возрастной группе 70–76 лет — 14,7 на 100 тысяч женского населения соответствующего возраста, кроме того, определялся рост этого показателя среди женщин 35–61 лет: за 20 лет он увеличился на 85,3% [1]. По данным литературы, частота выявления РШМ колеблется от 1 до 13 случаев на 10 000 беременностей, включая послеродовый период, и 1 на 1000–2500 родов [2].
По мнению А.Э. Горяевой и соавт., особенность ведения пациенток с РШМ во время гестации не является стандартной, но сложная клиническая ситуация обусловлена непредсказуемым поведением опухоли шейки матки на фоне прогрессирования беременности и отсутствия возможности проведения всех обязательных диагностических и лечебных мероприятий. Выбор тактики лечения является достаточно сложной задачей: терапия подбирается сугубо индивидуально и зависит от многих факторов — стадии заболевания, срока гестации на момент обнаружения новообразования, состояния плода, желания пациентки сохранить беременность [3].
Диагноз РШМ устанавливается только на основании полученных результатов гистологического исследования биопсийного либо операционного материала. Стадию РШМ можно установить еще до начала специфической терапии после получения гистологии, и это является необходимым для выбора метода и дальнейшего составления плана лечения. Стадия РШМ не изменяется после начала специальной терапии. Но если есть затруднения в точном определении стадии, то тогда необходимо устанавливать более раннюю. Гистологические находки у пациенток, которым было проведено оперативное лечение, должны быть отмечены и пояснены отдельно. В этом случае подходит номенклатура TNM: буквенной аббревиатурой перед TNM требуется указывать, на основании каких данных ставится статус первичной опухоли (T), лимфатических узлов (N) и отдаленных метастазов (M) — клинические данные (cTNM), данные лучевых методов диагностики (iTNM), данные послеоперационного гистологического исследования (pTNM).
Еще в январе 2019 года комитетом FIGO был сформирован и опубликован отчет о пересмотре классификации РШМ по стадиям FIGO 2009 года. На сегодняшний день определение стадии производится на основании классификации FIGO (2019) и TNM (8-е издание, 2016) (табл.) [4].
Таблица. Классификация рака шейки матки по стадиям (FIGO, 2019) и распространенности опухолевого процесса (TNM, 2016)
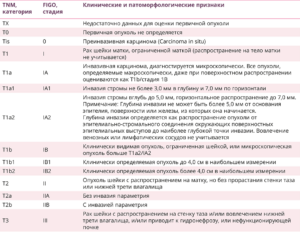
У 70–83% пациенток с инвазивным РШМ выявляется чаще плоскоклеточный рак, у 10–22% — аденокарцинома. Другие морфологические типы ЗНО шейки матки диагностируются не более чем в 1–1,5% случаев [5].
Риск метастазирования при плоскоклеточном раке составляет 0,9%, при аденокарциноме достигает 1,5% [6]. Увеличение темпов роста опухоли и форсирование процессов метастазирования определяются особенностями физиологических изменений в женской половой системе, а именно иммуносупрессией организма на ранних сроках беременности за счет усиления кровотока и дренажной функции лимфатической системы в репродуктивных органах и изменением состояния шейки матки после родов [7].
По мнению Ю.С. Голицыной и соавт., клиника предраковых заболеваний, а также РШМ во время беременности значительно не отличается от течения заболевания у небеременных пациенток. Однако физиологическое состояние эпителия шейки матки вследствие гормональных изменений на разных сроках беременности может затруднять оценку клинической ситуации, приводя как к гипер-, так и к гиподиагностике [8].
Профилактика РШМ — это процесс, который может принести пользу, но также и навредить. Риск рака не может быть снижен до нуля при использовании всех доступных методов диагностики, а попытки достичь нулевого риска могут привести к гипердиагностике и лечению, когда оно вовсе не требуется [9]. В наибольшей степени это касается диагностики цервикальной неоплазии и РШМ, поскольку существует явный риск как для матери, так и для плода. Поэтому особенно важно тщательно дифференцировать процессы пролиферации во время беременности в норме и при патологии. На сегодняшний день диагностика проводится в 3 этапа и включает цитологическое исследование, расширенную кольпоскопию и биопсию шейки матки с обязательным гистологическим заключением [10].
Магнитно-резонансная томография (МРТ) органов малого таза с внутривенным введением контрастного вещества всем пациенткам с РШМ является наиболее важным методом точного определения развития опухолевого процесса и планирования необходимого плана лечения. В случае невозможности ее выполнения рекомендовано проведение компьютерной томографии органов малого таза и забрюшинного пространства с внутривенным контрастированием, включая лимфатические узлы [11].
В обязательное обследование беременных с РШМ или подозрением на него необходимо включать проведение рентгенографии грудной клетки или МРТ органов грудной клетки в целях четкого определения распространенности опухолевого процесса и планирования дальнейшего индивидуального алгоритма лечения [12].
На первом этапе ведения пациенток до 22-й недели гестации с IА2 и IB1 стадиями и опухолью до 2 см проводится атипичная конизация шейки матки с лимфаденэктомией. Если подтверждается метастатическое поражение лимфатических узлов, должен быть рассмотрен вопрос прерывания беременности. При отсутствии поражения лимфатических узлов возможно пролонгирование беременности с проведением стандартной терапии после родов (при IА2 стадии) или неоадъювантной химиотерапии (НАХТ) (при IB1 стадии) с отсроченным стандартным лечением после родов.
На сроке гестации более 22 недель с IА2 и IB1 стадиями при опухоли до 2 см для стадирования процесса проводится атипичная конизация шейки матки. Тазовая лимфаденэктомия не выполняется в связи с техническими ограничениями, связанными с размером матки. При подтверждении IА2 стадии после родов проводится стандартное лечение, при IB1 стадии начинают неоадъювантную полихимиотерапию.
При ведении беременных до 22 недель с IB1 стадией и опухолью до 2–4 см для уточнения распространенности процесса проводится тазовая лимфаденэктомия (ТЭЛА). При подтверждении вовлечения лимфатических узлов рекомендовано прерывание беременности с последующим стандартным лечением. В случае интактности лимфатических узлов после 12 недель начинают НАХТ.
В сроке гестации до 22 недель при подтвержденном РШМ IB2 и IIA стадий рекомендовано прерывание беременности вне зависимости от вовлеченности лимфатических узлов. После 22 недель проводят несколько курсов НАХТ, последний из которых должен быть завершен не позднее 3 недель до родов.
Проведение хирургического лечения в первой половине беременности (до 22 недель), а именно лапароскопической ТЛАЭ, является безопасным и весьма информативным. При выявлении метастазов показано прерывание беременности и проведение химиолучевой терапии, при интактности лимфатических узлов и начале НАХТ допустимо ее пролонгирование. Проведение трахелэктомии не рекомендовано в связи с малой эффективностью и высоким риском прерывания беременности (до 34%) [13].
Для определения тактики ведения беременных женщин с CIN 3 и преинвазивным раком наиболее важным является дифференциальный подход с целью исключения или подтверждения инвазивного РШМ. Если в цитологическом скрининге обнаружены атипичные клетки, то это является показанием для проведения расширенной кольпоскопии, в результате которой определяют необходимость и локализацию прицельной биопсии. В случае выявления рака in situ для того, чтобы исключить инвазию, при участии патоморфолога формируются показания к диатермоэлектроконизации шейки матки [14]. Диатермоэлектроконизация — это лечебно-диагностическая щадящая операция, применяющаяся при предраковых заболеваниях и начальных формах РШМ, во время которой с помощью петли с использованием электрического тока удаляют пораженную часть шейки матки в виде конуса. Электрический ток коагулирует ткани, в связи с чем не требуется проводить дополнительно остановку кровотечения наложением швов.
В случае позднего обнаружения РШМ III и IV стадий до 20 недели беременности целесообразно проведение наружного облучения в сочетании с химиотерапией и химиолучевого лечения после самопроизвольного прерывания беременности.
По результатам российских исследований, в последние годы появились данные об успешном выполнении радикальной трахелэктомии именно во время беременности. Хирургический подход осуществляется на сроке гестации до 20 недель при стадии IA2–IB1, если размеры опухоли не более 2 см. Радикальная абдоминальная трахелэктомия заключается в полном или частичном иссечении шейки матки, верхней трети влагалища, околошеечной и паравагинальной клетчатки, пузырноматочной, кардинальных и крестцовоматочных связок, подвздошных (общих, наружных, внутренних), а также обтураторных лимфатических узлов. Оперативный подход завершается наложением маточновлагалищного анастомоза. Таким образом, тело матки и плод сохраняются, а родоразрешение выполняется путем кесарева сечения при достижении жизнеспособности плода в плановом или экстренном порядке в зависимости от акушерской ситуации [15]. Но следует помнить об упомянутом выше высоком риске прерывания беременности при проведении трахелэктомии.
Безусловно, химиотерапия в первом триместре категорически не разрешена, что подтверждают исследования, выявившие неблагоприятное влияние противоопухолевых средств на этапе эмбриогенеза и органогенеза. При проведении цитотоксического химиотерапевтического лечения, и особенно до 12 недель беременности, достоверно доказана высокая частота возникновения побочных эффектов — около 23%, из которых в 46% случаев наблюдалась задержка роста внутриутробного развития плода и примерно в 34% — панцитопения [8].
В период грудного вскармливание ребенка после родов химиотерапия категорически противопоказана, так как препараты выводятся из организма в том числе и с грудным молоком [16].
Согласно тактике ведения пациентов, сохранить фертильность после органосохраняющей терапии РШМ на начальных стадиях заболевания позволяют такие хирургические вмешательства, как конизация шейки матки, ампутация шейки матки, радикальная вагинальная трахелэктомия, радикальная абдоминальная трахелэктомия, неоадъювантная химиотерапия + конизация [17]. Возможные рецидивы после органосохраняющей терапии у женщин с начальными формами РШМ при разных стадиях в среднем составляют до 4,2% случаев.
Прегравидарную подготовку к беременности следует проводить не ранее чем через полтора года после операции, а до планирования беременности необходимо применять барьерный метод контрацепции или низкодозированные пероральные контрацептивы. Частота наступления беременности после органосохраняющего лечения при начальных формах РШМ составляет 19,4–47,6% [18].
После проведенной конизации или ампутации шейки матки разрешены и возможны роды через естественные родовые пути. Оперативное родоразрешение осуществляется строго по акушерским показаниям [19].
Абдоминальный серкляж является необходимостью после выполнения трахелэктомии во всех случаях, причем при любом оперативном доступе — лапаротомном или лапароскопическом. Лапароскопический доступ позволяет уменьшить кровопотерю, болевой синдром, образование спаек после проведенной операции, достигнуть скорейшей реабилитации женщин [20].
Более высокий риск рецидивов и смерти отмечается у местнораспространенного РШМ, и это связано с невероятно высоким риском осложнений беременности. В результате несоблюдения сроков лечения на III-IV стадиях заболевания неблагоприятное влияние на прогноз может оказывать непосредственно беременность [21].
Отдаленные результаты при РШМ во время беременности и у небеременных женщин примерно одинаковы, если пациентки сопоставимы по возрасту, стадии и срокам установления диагноза. Главным фактором, определяющим прогноз, остается стадия заболевания. Показатели пятилетней выживаемости при IA стадии приближаются к 100%, при IB–IIA стадиях после радикальной гистерэктомии составляют 87–92%, при IIB стадии — 62–76%, при III стадии — 30–50%, при IV стадии — 0–15%. К факторам неблагоприятного прогноза относятся снижение дифференцировки и сосудистая инвазия опухоли, молодой возраст больной, двустороннее поражение параметриев, маточный вариант распространения и объем первичной опухоли более 50 см3, наличие метастазов в тазовых и/или парааортальных лимфатических узлах, опухоли по краю резекции [8].
Заключение
Современная медицинской наука предлагает все новые методы диагностики и лечения самых опасных заболеваний, в том числе рака шейки матки. В повседневную практику гинекологов и онкологов вводятся технологии, которые были недоступны в прошлом. Это позволяет не только своевременно выявлять злокачественные новообразования шейки матки, но и проводить лечение на всех стадиях заболевания, в том числе во время беременности. Однако на сегодняшний день невозможно исключить риск рецидивов заболевания и летальных исходов матери и плода. Для улучшения качества оказания медицинской помощи женщинам с РШМ, диагностированным во время беременности, необходимо проведение дальнейших клинических исследований.
1 Рак шейки матки. Клинические рекомендации 2020 г. URL: https://oncology-association.ru/wp-content/uploads/2020/09/rak_shejki_matki.pdf (дата обращения: 11.04.2024)
Предыдущая статья
Р.И. Габидуллина*, Л.Д. Эгамбердиева, Г.С. Аслан, Ю.С. Покровская ФГБОУ ВО «Казанский государстве...
Следующая статья
Е.А. Заковряшин*, И.Е. Корнеева, Е.В. Митюрина, Е.С. Санникова ФГБУ «Национальный медицинский исс...