Клинико-анамнестические предикторы развития плацентарной недостаточности
- Резюме
- Для цитирования
- Авторы
- Abstract
- Полный текст
- Литература
- Zur R.L., Kingdom J.C., Parks W.T., Hobson S.R. The placental basis of fetal growth restriction. Obstet. Gynecol. Clin. North Am. 2020;47(1):81– DOI:10.1016/j.ogc.2019.10.008
- Audette M.C., Kingdom J.C. Screening for fetal growth restriction and placental insufficiency. Semin. Fetal Neonatal Med. 2018;23(2):119– DOI:10.1016/j.siny.2017.11.004
- Ramirez Zegarra R., Dall'Asta A., Ghi T. Mechanisms of fetal adaptation to chronic hypoxia following placental insufficiency: a review. Fetal Diagn. Ther. 2022;49(5–6):279– DOI:10.1159/000525717
- Савельева Г.М., Федорова М.В., Клименко П.А., Сичанаева Л.Г. Плацентарная недостаточность. М: Медицина; 1991. 276 c. Savelyeva G.M., Fedorova M.V., Klimenko P.A., Sichanaeva L.G. Placental insufficiency. M: Medicine; 1991. 276 p. (in Russian)
- Пестрикова Т.Ю., Юрасова Е.А., Ткаченко В.А. Плацентарная недостаточность как базовая патология осложнений и исходов гестационного периода. Российский вестник акушера-гинеколога. 2020;20(1):5– Pestrikova T.Yu, Yurasova E.A., Tkachenko V.A. Placental insufficiency as the underlying condition of the complications and outcomes of the gestation period. Russian Bulletin of Obstetrician-Gynecologist. 2020;20(1):5–15. (in Russian). DOI:10.17116/rosakush2020200115
- Kesavan K., Devaskar S.U. Intrauterine growth restriction: postnatal monitoring and outcomes. Pediatr. Clin. North Am. 2019;66(2):403– DOI:10.1016/j.pcl.2018.12.009
- Mappa I., Maqina P., Bitsadze V., Khizroeva J. et al. Cardiac function in fetal growth restriction. Minerva Obstet. Gynecol. 2021;73(4):423– DOI:10.23736/S2724-606X.21.04787-0
- Nowakowska B.A., Pankiewicz K., Nowacka U., Niemiec M. et al. Genetic background of fetal growth restriction. Int. J. Mol. Sci. 2021;23(1):36. DOI:3390/ijms23010036
- Davenport B.N., Wilson R.L., Jones H.N. Interventions for placental insufficiency and fetal growth restriction. Placenta. 2022;125:4– DOI:10.1016/j.placenta.2022.03.127
- Genest D.S., Dal Soglio D., Girard S., Rey E. Association between proteinuria and placental pathology in preeclampsia: a retrospective study. SAGE Open Med. 2021;9:20503121211058053. DOI:1177/20503121211058053
- Harrison D.J., Creeth H.D., Tyson H.R., Boque-Sastre R. et al. Placental endocrine insufficiency programs anxiety, deficits in cognition and atypical social behaviour in offspring. Hum. Mol. Genet. 2021;30(19):1863– DOI:10.1093/hmg/ddab154
- Colella M.I., Frerot A.A., Novais A.P., Baud O. Neonatal and long-term consequences of fetal growth restriction. Curr. Pediatr. Rev. 2018;14(4):212– DOI: 10.2174/1573396314666180712114531
- Westby A., Miller L. Fetal growth restriction before and after birth. Am. Fam. 2021;104(5):486–92
- Chou F.S., Yeh H.W., Chen C.Y., Lee G.T. et al. Exposure to placental insufficiency alters postnatal growth trajectory in extremely low birth weight infants. Dev. Orig. Health Dis. 2020;11(4):384–91. DOI: 10.1017/S2040174419000564
- Медведев М.В. Допплерографическое исследование маточно-плацентарного и плодового кровотока. В кн.: Митьков В.В., Медведев М.В., ред. Клиническое руководство по ультразвуковой диагностике. М.: Видар; 1996: 2: 272–3. Medvedev M.V. Doppler examination of uteroplacental and fetal blood flow. In: Mitkov V.V., Medvedev M.V., eds. Clinical guidelines for ultrasound diagnostics. M.: Vidar; 1996: 2: 272–3. (in Russian)
- Долгушина В.Ф., Вереина Н.К., Фартунина Ю.В., Надвикова Т.В. и др. Клинико-анамнестические особенности, осложнения беременности и исходы родов при синдроме задержки роста плода. Уральский медицинский журнал. 2019;12(180):70– Dolgushina V.F., Vereina N.K., Fartunina Yu.V., Nadvikova T.V. Clinical and anamnestic features, pregnancy complications and delivery outcomes in fetal growth retardation. Ural Medical Journal. 2019;12(180):70–4. (in Russian). DOI: 10.25694/URMJ.2019.12.16
- Шаргаева Н.В. Перинатальные исходы при плацентарной недостаточности и внутриматочной инфекции. Проблемы здоровья и экологии. 2007; 3(13):72– Shargaeva N.V. Perinatal outcomes in placental insufficiency and intrauterine infection. Health and Ecology Issues. 2007;3(13):72–8. (in Russian). DOI: 10.51523/2708-6011.2007-4-3-13
- Назарова А.О., Малышкина А.И., Кулида Л.В., Назаров С.Б. Клинико-морфологическая характеристика плацентарной недостаточности у женщин с угрожающими преждевременными родами. Проблемы репродукции. 2021;27(4):150– Nazarova AO, Malyshkina AI, Kulida LV, Nazarov SB. Clinical and morphological characteristics of placental insufficiency in women with threatening preterm labor. Russian Journal of Human Reproduction. 2021;27(4):150–5. (in Russian). DOI: 10.17116/repro202127041150
- Долгушина В.Ф. Фартунина Ю.В., Надвикова Т.В., Коляда Е.В. и др. Ранний и поздний синдром задержки роста плода: особенности течения беременности и перинатальные исходы. Вестник СурГУ. Медицина. 2019;4(42):29–35. Dolgushina V.F. Fartunina Yu.V., Nadvikova T.V., Kolyada E.V. et al. Early and late-onset fetal growth retardation: features of pregnancy and perinatal outcomes. Bulletin of SurGU. Meditsina. 2019;4(42):29–35. (in Russian). DOI: 10.34822/2304-9448-2019-4-29-35
- Сушенцова Т.В., Фазлеева Э.Р., Тетелютина Ф.К., Поварницина С.С. и др. Исходы гестации у женщин с плацентарной недостаточностью на фоне эссенциальной артериальной гипертензии. Современные проблемы науки и образования. 2015;6:114. Sushentsova T.V., Fazleeva E.R., Tetelyutina F.K., Povarnitsina S.S. et al. Gestation outcomes in women with placental insufficiency against the background of essential arterial hypertension. Modern Problems of Science and Education. 2015;6:114. (in Russian)
- Кузнецова И.М. Оптимизация ведения беременности у женщин с гипотиреозом и плацентарной недостаточностью: дис. … канд. мед. наук. Челябинск; 2007. 171 с. Kuznetsova I.M. Optimization of pregnancy management in women with hypothyroidism and placental insufficiency: dis. ... candidate of medical sciences. Chelyabinsk; 2007. 171 p. (in Russian)
- Меликова Т.А. Функциональное состояние фетоплацентарной системы у беременных с аутоиммунной патологией щитовидной железы. Запорожский медицинский журнал. 2016;5(98):64– Melikova T.A. The functional condition of fetoplacental system in pregnant women with thyroid gland autoimmune pathology. Zaporozhye Medical Journal. 2016;5(98):64–8. (in Russian). DOI: 10.14739/2310-1210.2016.5.82629
- Сюндюкова Е.Г., Медведев Б.И., Сашенков С.Л., Узлова Т.В. и др. Допплерометрические показатели маточно-плацентарно-плодового кровотока при беременности, осложненной преэклампсией. Вестник Южно-Уральского государственного университета. Серия «Образование, здравоохранение, физическая культура». 2013; 13(4):64– Syundyukova E.G., Medvedev B.I., Sashenkov S.L., Uzlova T.V. et al. Doppler indices of utero-placental-fetal blood flow in pregnancies complicated by preeclampsia. Bulletin of the South Ural State University. Series "Education, Health Care, Physical Education". 2013;13(4):64–8. (in Russian)
- Калиматова Д.М., Шатунова Е.П. Современные представления о роли маркеров дисфункции эндотелия в развитии патологии беременности при острых респираторных заболеваниях. Практическая медицина. 2015;1(86):24–9. Kalimatova D.M., Shatunova E.P. Modern concepts of the role of endothelial dysfunction markers in the development of pathology in pregnant women in acute respiratory diseases. Practical medicine. 2015;1(86):24–9. (in Russian)
- Медянникова И.В., Куклис Ю.Ч., Савельева И.В., Безнощенко Г.Б. и др. Эндотелиальная дисфункция в системе мать–плацента–плод после перенесенной новой коронавирусной инфекции SARS-Cov-2. Гинекология. 2023;25(2):189–94. Medyannikova I.V., Kuklis Yu.Ch., Savelyeva I.V., Beznoshchenko G.B. et al. Endothelial dysfunction in the mother–placenta–fetus system after undergoing a new coronavirus infection SARS-Cov-2. 2023; 25(2):189–94. (in Russian). DOI: 10.26442/20795696.2023.2.202123
Цель исследования: определить предикторы развития плацентарной недостаточности на основании клинико-анамнестических данных пациенток с задержкой роста плода и нарушением маточно-плацентарного кровообращения.
Дизайн исследования: продольное когортное сравнительное исследование.
Материалы и методы. В исследование включены 140 пациенток с плацентарной недостаточностью, диагностированной в сроке гестации 28–36 недель. Беременные были разделены на три подгруппы: 1-ю составили 50 пациенток, гестационный период которых осложнился задержкой роста плода (раннего и позднего фенотипов), 2-ю — 50 пациенток с нарушением маточно-плацентарного кровообращения без задержки роста плода, 3-ю — 40 беременных с обоими фенотипами задержки роста плода (ранней и поздней) в сочетании с нарушением маточно-плацентарного кровообращения. Группа сравнения представлена 30 беременными без плацентарной недостаточности в сроке гестации 28–36 недель. Проанализированы данные соматического и акушерско-гинекологического анамнеза, антрометрические параметры обследованных пациенток и перинатальные исходы.
Результаты. Изучение перинатальных исходов показало, что новорожденные женщин с плацентарной недостаточностью имели статистически значимо меньшие весо-ростовые показатели, чем в группе сравнения, и умеренную асфиксию (4–6 баллов) по шкале Апгар на 1-й и 5-й минутах (p < 0,05). Наиболее часто плацентарная недостаточность развивалась у пациенток с субклиническим гипотиреозом (отношение шансов (ОШ) = 6,37; 95% доверительный интервал (ДИ) — 2,45–16,6; p < 0,05) и хроническим пиелонефритом (в стадии ремиссии) (ОШ = 4,32; 95% ДИ — 0,98–19,1; p < 0,05), а также у женщин, в анамнезе которых были медицинские аборты (ОШ = 3,18; 95% ДИ — 1,04–9,65; p < 0,05), неразвивающиеся беременности (ОШ = 6,69; 95% ДИ 2,22–20,17; p < 0,05) и абдоминальное родоразрешение (ОШ = 3,60; 95% ДИ 1,03–12,5; p < 0,05). У пациенток основной группы чаще, чем в группе сравнения, регистрировались острые респираторные вирусные инфекции (ОШ = 0,19; 95% ДИ — 0,08–0,43; p < 0,05).
Заключение. Отягощенный соматический статус (субклинический гипотиреоз, хронический пиелонефрит) и акушерско-гинекологический анамнез (медицинский аборт, неразвивающаяся беременность) ассоциированы с риском развития различных вариантов проявления плацентарной недостаточности. Своевременная профилактика осложнений беременности, коррекция эндокринной дисфункции и лечение инфекционной патологии позволят улучшить гестационные исходы и снизить частоту перинатальных осложнений.
Ключевые слова: исход беременности, плацентарная недостаточность, ультразвуковая диагностика
Скачать PDFКалугина И.С., Путилова Н.В. Клинико-анамнестические предикторы развития плацентарной недостаточности. Женское здоровье и репродукция. 2023. № 4 (59). DOI: 10.31550/2712-8598-ZhZiR-2023-4-4. URL: https://journalgynecology.ru/statyi/kliniko-anamnesticheskie-prediktory-razvitiya-placentarnoj-nedostatochnosti/ (дата обращения: дд.мм.гггг)
Калугина Ирина Сергеевна (автор для переписки) — врач-трансфузиолог отделения переливания крови и гравитационной хирургии, ФГБУ «НИИ ОММ» Минздрава России. 620028, Россия, г. Екатеринбург, ул. Репина, д. 1. https://orcid.org/0000-0001-5312-1445. E-mail: happlegirl@yandex.ru.
Путилова Наталья Викторовна — д. м. н., руководитель отдела антенатальной охраны плода ФГБУ «НИИ ОММ» Минздрава России. 620028, Россия, г. Екатеринбург, ул. Репина, д. 1. https://orcid.org/0000-0001-5607-5093. E-mail: putilova-1959@mail.ru.
Clinical and anamnestic predictors of the development of placental insufficiency
I.S. Kalugina*, N.V. Putilova
Ural Research Institute of Maternity and Infancy Protection; 1 Repina Str., Ekaterinburg, Russian Federation 620028
Abstract
Aim: To determine the predictors of placental insufficiency based on clinical and anamnestic data of patients with fetal growth retardation and impaired uteroplacental circulation.
Study design: Longitudinal cohort comparative study.
Materials and methods. The study included 140 patients with placental insufficiency diagnosed at 28–36 weeks gestation. Pregnant women were divided into three subgroups: 1st — 50 patients whose gestational period was complicated by fetal growth retardation (early and late phenotypes), 2nd — 50 patients with impaired uteroplacental circulation without fetal growth retardation, 3rd — 40 pregnant women with both fetal growth retardation phenotypes (early and late late) in combination with a violation of uteroplacental circulation. The comparison group was represented by 30 pregnant women without placental insufficiency at 28–36 weeks gestation. The data of somatic and obstetric-gynecological anamnesis, antrometric parameters of the examined patients and perinatal outcomes were analyzed.
Results. The study of perinatal outcomes showed that newborns of women with placental insufficiency had statistically significantly lower weight and height indicators than in the comparison group, and moderate asphyxia (4–6 points) on the Apgar scale at the 1st and 5th minutes (p < 0.05). Placental insufficiency most often developed in patients with subclinical hypothyroidism (odds ratio (OR) = 6.37; 95% confidence interval (CI) — 2.45–16.6; p < 0.05) and chronic pyelonephritis (in remission) (OR = 4.32; 95% CI — 0.98–19.1; p < 0.05), as well as in women with a history of medical abortions (OR = 3.18; 95% CI — 1.04–9.65; p < 0.05), non-developing pregnancies (OR = 6.69; 95% CI 2.22-20.17; p < 0.05) and abdominal delivery (OR = 3.60; 95% CI 1.03–12.5; p < 0.05). Acute respiratory viral infections were registered more often in patients of the main group than in the comparison group (OR = 0.19; 95% CI — 0.08–0.43; p < 0.05).
Conclusion. Burdened somatic status (subclinical hypothyroidism, chronic pyelonephritis) and obstetric and gynecological history (medical abortion, undeveloped pregnancy) are associated with the risk of developing various manifestations of placental insufficiency. Timely prevention of pregnancy complications, correction of endocrine dysfunction and treatment of infectious pathology will improve gestational outcomes and reduce the frequency of perinatal complications.
Keywords: placental insufficiency, pregnancy outcome, ultrasound diagnostics.
И.С. Калугина*, Н.В. Путилова
ФГБУ «Уральский научно-исследовательский институт охраны материнства и младенчества» Министерства здравоохранения Российской Федерации; Россия, г. Екатеринбург
Плацентарная недостаточность (ПН) — одна из наиболее частых причин внутриутробной гипоксии, задержки роста плода (ЗРП) и других серьезных осложнений гестации. [1–3] ПН принято рассматривать как комплекс функционально-морфологических изменений в плаценте, приводящих к патологии плода и нарушению кровообращения в системе «мать — плацента — плод». ПН диагностируется в 50–60% случаев при невынашивании беременности, в 60% — при преэклампсии и в 25–45% — при экстрагенитальной патологии [4, 5]. ЗРП может осложнять до 6% всех беременностей [6, 7] и является второй причиной перинатальной смерти после недоношенности [8]. Развитие ПН негативно сказывается на формировании сердечно-сосудистой системы, метаболическом и неврологическом развитии плода, что влечет появление гипертензивных заболеваний, сахарного диабета, геморрагических и ишемических поражений головного мозга, и впоследствии может стать причиной возникновения задержки психического развития, синдрома дефицита внимания, детского церебрального паралича у детей на последующих этапах развития [9–14].
Цель исследования: определить предикторы развития плацентарной недостаточности на основании клинико-анамнестических данных пациенток с задержкой роста плода и нарушением маточно-плацентарного кровообращения.
Материалы и методы
Продольное когортное сравнительное исследование проведено с 2019 по 2022 год на базе ФГБУ «Уральский научно-исследовательский институт охраны материнства и младенчества» Министерства здравоохранения Российской Федерации.
В исследование включены 140 пациенток с ПН, диагностированной на 28–36-й неделях гестации. Беременные были разделена на три подгруппы: 1-ю составили 50 пациенток, гестационный период которых осложнился ЗРП (раннего и позднего фенотипов), 2-ю — 50 пациенток с нарушением маточно-плацентарного кровообращения (НМПК) без ЗРП, 3-ю — 40 беременных с обоими фенотипами ЗРП (ранней и поздней) в сочетании с НМПК. Группа сравнения представлена 30 беременными без ПН в сроке гестации 28–36 недель.
Критерии диагностики ЗРП: предполагаемая масса плода (ПМП) < 10-го процентиля и/или окружность живота (ОЖ) < 10–го процентиля в сочетании с патологическим кровотоком по данным ультразвуковой допплерографии или ПМП < 3-го процентиля и/или ОЖ < 3-го процентиля[1]. Фенотипы ЗРП: ранний — при постановке диагноза до 32 недель беременности; поздний — при постановке диагноза ≥ 32 недели беременности[2].
Диагноз НМПК ставился на основе допплерометрического исследования с цветовым картированием, в ходе которого осуществлялась оценка кривых скоростей кровотока в маточных артериях, средней мозговой артерии, артерии пуповины и венозном протоке плода. Отклонения от нормальных значений в гемодинамике маточно-плацентарного (МПК) и плодово-плацентарного кровотока (ППК) оценивали с помощью классификации нарушений гемодинамических показателей, разработанной В.В. Митьковым и М.В. Медведевым [15].
Всем беременным было проведено комплексное обследование, включающее тщательный сбор соматического и акушерско-гинекологического анамнеза (данных об исходах беременностей, родов и особенностях течения настоящей беременности), изучены антрометрические параметры пациенток и перинатальные исходы. В исследуемых группах анализировались акушерские патологии, выявленные в течение настоящей беременности, — преэклампсия, гестационный сахарный диабет, внутриматочная инфекция, гестационная артериальная гипертензия.
Ультразвуковое и допплерометрическое исследование проводили при помощи диагностического прибора Voluson E8 (GE Healthcare, США) трансабдоминальным датчиком с частотой 3,5 Мгц.
Первичный статистический анализ данных с расчетом средних значений, стандартных отклонений, стандартных ошибок для количественных переменных и частотного распределения для бинарных данных был выполнен с использованием Microsoft Office, Ехсеl 2016. Сравнение непрерывных количественных данных проведено с использованием t-критерия Стьюдента. Для сравнения бинарных данных применялся либо точный критерий Фишера (F-критерий), либо критерий Пирсона (χ2) с поправкой Йетса (если абсолютные частоты были меньше 10). На этапе множественных сравнений (больше двух групп) полученные значения уровня значимости корректировались поправкой Бонферрони. Критерий Фишера и Пирсона рассчитывался с использованием прикладных программ STATISTICA 13 и MedCalc 15.8. Различия считались статистически значимыми при р ≤ 0,05. Корреляционный анализ проведен с использованием непараметрического метода по Спирмену в рамках программы STATISTICA 13.
Результаты
Нарушения МПК и ППК у беременных мы классифицировали по результатам допплерометрического исследования. В группе с ПН наиболее часто наблюдалась НМПК 1А степени — у 29 (58,0%) пациенток 2-й подгруппы и 19 (47,5%) женщин 3-й (отношение шансов (ОШ) = 2,25; 95% доверительный интервал (ДИ) — 1,01–5,09; p > 0,05). НМПК 1Б степени (нарушение ППК при сохраненном МПК) во 2-й подгруппе встречалось в 4 раза чаще (у 15 (30%) беременных), чем в 3-й (у 3 (7,5%)) (ОШ = 6,71; 95% ДИ — 1,80–24,99; p < 0,05). НМПК II степени также больше диагностировалось во 2-й подгруппе по сравнению с 3-й — в 10 (20%) и 4 (10%) случаях соответственно (ОШ = 2,87; 95% ДИ — 1,83–9,88; p < 0,05). Критическое нарушение ППК (НМПК III степени) было зарегистрировано у 6 (12%) пациенток 2-й подгруппы и у 4 (10%) — 3-й (ОШ = 1,56; 95% ДИ — 0,41–5,93; p > 0,05).
Следует отметить, что изменение кровотока в бассейне левой маточной артерии (МА) у пациенток 2-й и 3-й подгрупп происходило статистически значимо чаще, чем в правой (у 59 (65,6%) беременных против 31 (34,4%); p < 0,05). Гемодинамические нарушения в бассейне МА преимущественно выявлены во 2-й (0,6 ± 0,1) и 3-й (0,6 ± 0,1) подгруппах по сравнению с 1-й (0,5 ± 0,0); p < 0,05. Индексы сосудистой резистентности в артериях пуповины были высокими во всех подгруппах (в 1-й — 0,6 ± 0,0, во 2-й — 0,7 ± 0,1 и в 3-й — 0,7 ± 0,1), что свидетельствует о наличии нарушений маточно-плацентарного кровотока. При антенатальном измерении средней пиковой систолической скорости кровотока в средней МА значимых различий между подгруппами основной группы не выявлено (p > 0,05). У пациенток с ЗРП и в группе сравнения данных, подтверждающих развитие НМПК, не установлено.
Анализ способов родоразрешения и перинатальных исходов у пациенток сравниваемых групп выявил следующие статистически значимые различия: средний срок родоразрешения у женщин основной группы был значимо ниже, чем в группе сравнения (p < 0,05); абдоминальное родоразрешение во 2-й подгруппе пациенток с ПН регистрировалось чаще, чем в 1-й и 3-й (p > 0,05); у новорожденных в основной группе средний вес и длина тела были намного ниже, чем в группе сравнения (p < 0,05), при этом весо-ростовые показатели детей 3-й подгруппы были наименьшими (табл. 1).
Средний срок родоразрешения у пациенток с ПН (35,1 ± 2,4 недели) был меньше, чем в группе сравнения (39,3 ± 1,1 недели); p < 0,05. Анализ данных в по частоте срочных родов подгруппах основной группы не выявил статистически значимых различий; p > 0,05. У большинства пациенток с ПН беременность завершилась преждевременными родами, тогда как в группе сравнения их было всего двое (ОШ = 36,2; 95% ДИ — 8,24–159,49; p < 0,05) случаев (табл. 1).
Клиническое обследование новорожденных показало, что, согласно шкале Апгар, на 1-й и 5-й минутах дети основной группы имели более низкие показатели, чем в группе сравнения (p < 0,05). При этом внутри основной группы новорожденные 1-й и 3-й подгрупп получили более низкую оценку по сравнению со 2-й; p < 0,05 (табл. 1).
Таблица 1. Способы родоразрешения и перинатальные исходы в исследуемых группах
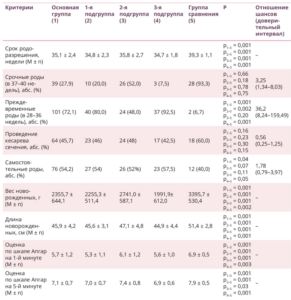
Анализ антропометрических показателей пациенток не выявил статистически значимых различий между исследуемыми группами: средний возраст беременных основной группы составил 31,94 ± 7,7 года, в группе сравнения — 33 ± 7 лет; средний показатель индекса массы тела — 28,01 ± 4,4 кг/см2 и 27 ± 4 кг/см2 соответственно (p > 0,05).
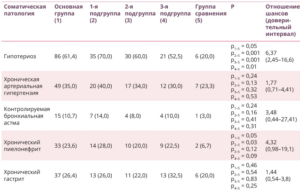
Наше исследование показало, что у женщин с ПН значимо чаще, чем без нее зарегистрированы заболевания эндокринной системы (субклинический гипотиреоз) (ОШ = 6,37; 95% ДИ — 2,45–16,6; p < 0,05) и мочевыделительной (хронический пиелонефрит в стадии ремиссии) (ОШ = 4,32; 95% ДИ — 0,98–19,1; p < 0,05). Анализ наличия заболеваний сердечно-сосудистой системы (хронической артериальной гипертензии), желудочно-кишечного тракта (хронического гастрита в стадии ремиссии) и органов дыхания (бронхиальной астмы контролируемой) не выявил статистически значимых различий между группами (p > 0,05). При этом случаи субклинического гипотиреоза статистически значимо чаще отмечены во всех подгруппах основной группы против группы сравнения. Хронический пиелонефрит зарегистрирован в анамнезе большего числа пациенток 1-й подгруппы основной группы, чем в группе сравнения (p = 0,03). Разница в частоте встречаемости хронических заболеваний других органов и систем между подгруппами и группой сравнения была недостоверна (табл. 2).
Таблица 2. Характеристика соматических заболеваний в исследуемых группах, абс. (%)
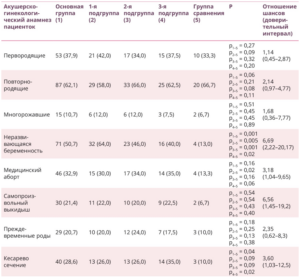
При оценке акушерско-гинекологического анамнеза нами отмечено, что у пациенток основной группы статистически значимо чаще, чем в группе сравнения, были неразвивающиеся беременности (ОШ = 6,69; 95% ДИ 2,22–20,17; p < 0,05) и абдоминальное родоразрешение способом операции кесарева сечения (ОШ = 3,60; 95% ДИ — 1,03–12,5; p = 0,04). При этом изучение паритета пациенток по подгруппам показало наибольшее количество медицинских абортов у женщин 1-й подгруппы и операций кесарева сечения — в 3-й против группы сравнения (p = 0,02). Во 2-й подгруппе пациентки чаще были повторнородящими (p < 0,05). Частота встречаемости неразвивающейся беременности была статистически значимо выше во всех подгруппах против группы сравнения (p = 0,005, p = 0,001 и p = 0,02 соответственно). При сравнении данных по количеству самопроизвольных выкидышей и преждевременных родов статистически значимых различий между группами не выявлено (p > 0,05) (табл. 3).
Таблица 3. Акушерско-гинекологический анамнез пациенток исследуемых групп, абс. (%)
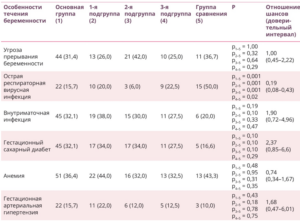
В результате изучения течения настоящей беременности пациенток установлено, что острые респираторные вирусные инфекции (ОРВИ) статистически значимо чаще встречались в 1-й, 2-й и 3-й подгруппах основной группы против группы сравнения (p = 0,001, p = 0,001 и p = 0,02 соответственно). По другим исследуемым параметрам обследованных пациенток межгрупповых различий в течении настоящей беременности выявлено не было (p > 0,05) (табл. 4).
Таблица 4. Особенности течения настоящей беременности у пациенток исследуемых групп, абс. (%)
Обсуждение
ПН является серьезным осложнением беременности, которое оказывает неблагоприятное воздействие на плод и новорожденного [16, 17]. Анализ литературных данных свидетельствует о том, что одно из первых мест в структуре основных причин материнской заболеваемости, перинатальной смертности и развитии осложнений занимает ПН, сопровождающаяся ЗРП, хронической гипоксией плода, перинатальной заболеваемостью. Так, в сравнительном анализе В.Ф. Долгушиной и соавт. показано, что у беременных с ЗРП чаще выявлялись никотинозависимость, хроническая артериальная гипертензия и хронические воспалительные заболевания органов малого таза в анамнезе. Течение беременности таких пациенток осложнялось преэклампсией, маловодием, нарушением ППК и внутриматочными инфекциями. Исход беременности при ЗРП характеризовался высокой частотой преждевременных родов и перинатальной смертности [16].
В исследовании А.О. Назаровой и соавт. установлено, что признаки ПН чаще диагностируются у пациенток с угрожающими преждевременными родами [18]. Нами определено, что у пациенток с ПН беременность завершилась преждевременными родами также статистически значимо чаще, чем в группе сравнения, срок родоразрешения при этом составил 35,1 ± 2,4 недели. Полученные нами результаты соотносятся с данными других авторов [18, 19].
Т.В. Сушенцова и соавт. определили, что у детей женщин с ПН на фоне артериальной гипертензии отмечается более низкая масса тела при рождении, оценка по шкале Апгар и высокая заболеваемость в перинатальном периоде [20]. При изучении перинатальных исходов у пациенток с ПН нами установлено, что их новорожденные имели наименьшие весо-ростовые показатели и умеренную асфиксию по шкале Апгар при рождении.
И.М. Кузнецова доказала, что значимо чаще ПН с последующими нарушениями МПК и ППК, требующая своевременной коррекции возникающих осложнений, развивается у беременных с гипотиреозом в анамнезе [21]. Аналогичные результаты продемонстрированы в систематическом обзоре Т.А. Меликовой [22]. Выявлено, что к ПН приводит изменение гормональных показателей функции гипофизарно-тиреоидной системы [23]. Исследования также показали, что хроническая гипоксия и ЗРП диагностируются у женщин с ПН и артериальной гипертензией [20, 23]. Мы установили, что наиболее часто ПН развивалась у пациенток с субклиническим гипотиреозом и хроническим пиелонефритом (в стадии ремиссии). Разница в частоте встречаемости хронических заболеваний других органов и систем между подгруппами и группой сравнения была недостоверна.
В числе установленных нами статистически значимых факторов возникновения ПН были также медицинские аборты, неразвивающиеся беременности и абдоминальное родоразрешение, во 2-й подгруппе пациентки чаще были повторнородящими.
Отдельные исследования подчеркивают необходимость изучения сосудисто-эндотелиальных факторов и ОРВИ/гриппа в связи с риском возникновения осложнений беременности [24]. Например, установлено, что ПН у женщин после перенесенной новой коронавирусной инфекции SARS-CoV-2 обусловлена эндотелиальной дисфункцией [25]. Нами при анализе течения настоящей беременности также выявлено, что пациентки с ПН статистически значимо чаще болели ОРВИ.
Заключение
Отягощенный соматический статус (субклинический гипотиреоз, хронический пиелонефрит) и акушерско-гинекологический анамнез (медицинский аборт, неразвивающаяся беременность) ассоциированы с риском развития различных проявлений ПН. Своевременная профилактика осложнений беременности, коррекция эндокринной дисфункции и лечение инфекционной патологии позволят улучшить гестационные исходы и снизить частоту перинатальных осложнений.
[1] Клинические рекомендации «Недостаточный рост плода, требующий предоставления медицинской помощи матери (задержка роста плода)». 2022. URL: https://cr.minzdrav.gov.ru/schema/722_1 (дата обращения: 01.07.2023)
[2] Там же
Предыдущая статья
Н.В. Кривоносова1*, М.Д. Андреева1, П.В. Лебедев1, Е.Б. Яровая...
Следующая статья
Е.В. Колесникова1*, А.В. Жаров1, 2, М.А. Пенжоян1, М.В. Слащева