Исходы беременностей высокого риска врастания плаценты в зависимости от порядка оказания помощи при родоразрешении
- Резюме
- Для цитирования
- Авторы
- Abstract
- Полный текст
- Литература
- Allen L., Jauniaux E., Hobson S., Papillon-Smith J. et al. FIGO consensus guidelines on placenta accreta spectrum disorders: nonconservative surgical management. Int. J. Gynaecol. Obstet. 2018;140(3):281–90. DOI: 10.1002/ijgo.12409
- Jauniaux E., Alfirevic Z., Bhide A.G., Belfort M.A. et al. Placenta praevia and placenta accreta: diagnosis and management: green-top guideline No. 27a. BJOG. 2019;126(1):e1–e48
- Баринов С.В., Неустроева Т.Н. Анализ исходов родов у беременных с предлежанием плаценты в перинатальном центре Республика САХА (Якутия) с 2013 по 2019 гг. Мать и дитя в Кузбассе. 2020;4(83):39–43. Barinov S.V., Neustroeva T.N. Analysis of the pregnancy outcomes in pregnant women with placenta previa in the perinatal center, Republic of SAHA (Yakutia) from 2013 to 2019 Mother and Baby in Kuzbass. 2020;4(83):39–43. (in Russian). DOI 10.24411/2686-7338-2020-10047
- Оленев А.С., Вученович Ю.Д., Новикова В.А., Радзинский В.Е. Кровотечение как причина несостоявшейся и состоявшейся материнской смертности в условиях мегаполиса. Акушерство и гинекология: новости, мнения, обучение. 2019;7(3):9–19. Olenev A.S., Vuchenovich Yu.D., Novikova V.A., Radzinskiy V.E. Obstetric hemorrhage as a cause of mother's mortality not occurred and occurred under the conditions of the megapolis. Obstetrics and Gynecology: News, Opinions, Training. 2019;7(3):9–19. (in Russian). DOI24411/2303-9698-2019-13901
- Шмаков Р.Г., Пирогова М.М., Васильченко О.Н., Чупрынин В.Д. и др. Органосохраняющие операции при аномальной инвазии плаценты (5-летний опыт Национального медицинского исследовательского центра акушерства, гинекологии и перинатологии имени академика В.И. Кулакова). Доктор.Ру. 2019;11:29–34. Shmakov R.G., Pirogova M.M., Vasilchenko O.N., Chuprynin V.D. et al. Conservative surgery in abnormal placenta invasion (5-year experience of V.I. Kulakov National Medical Scientific Centre of Obstetrics, Gynaecology and Perinatal Medicine). Doctor.Ru. 2019.11:29–34. (in Russian). DOI:10.31550/1727-2378-2019-166-11-29-34
- Радзинский В.Е., Князев С.А., Костин И.Н., ред. Предиктивное акушерство. М.: Meдиaбюpo «CтaтyсПpeзeнс»; 2021. 520 с. Radzinsky V.E., Knyazev S.A., Kostin I.N., eds. Predictive obstetrics. M.: Mediabureau "StatusPresence"; 2021. 520 p. (in Russian)
- Matsuzaki S., Mandelbaum R.S., Sangara R.N., McCarthy L.E. et al. Trends, characteristics, and outcomes of placenta accreta spectrum: a national study in the United States. Am. J. Obstet. Gynecol. 2021;225(5):534.e1– DOI: 10.1016/j.ajog.2021.04.233
- Кузнецова Л.В., Зазерская И.Е. Преждевременные роды. Учебно-методическое пособие. СПб: Эко-Вектор; 2023. 51 с. Kuznetsova L.V., Zazerskaya I.E. Premature birth. Educational and methodological manual. St. Petersburg: Eco-Vector; 51 p. (in Russian)
- Pettit K.E., Stephenson M.L., Truong Y.N., Henry D. et al. Maternal and neonatal outcomes among scheduled versus unscheduled deliveries in women with prenatally diagnosed, pathologically proven placenta accreta. J. Matern. Fetal. Neonatal. Med. 2019;32(6):927–31. DOI: 10.1080/14767058.2017.1395847
- Zhou X., Sun X., Wang M., Huang et al. The effectiveness of prophylactic internal iliac artery balloon occlusion in the treatment of patients with pernicious placenta previa coexisting with placenta accreta. J. Matern. Fetal Neonatal Med. 2021;34(1): 93–8. DOI: 10.1080/14767058.2019.1599350
- Balayla J., Wo B.L., Bédard M.J. A late-preterm, early-term stratified analysis of neonatal outcomes by gestational age in placenta previa: defining the optimal timing for delivery. J. Matern. Fetal Neonatal Med. 2015;28(15):1756–61. DOI: 10.3109/14767058.2014.970529
- Wang Y., Zeng L., Niu Z., Chong Y. et al. An observation study of the emergency intervention in placenta accreta spectrum. Arch. Gynecol. Obstet. 2019;299(6):1579–86. DOI: 10.1007/s00404-019-05136-6
- Morlando M., Schwickert A., Stefanovic V., Gziri M.M., et al. Maternal and neonatal outcomes in planned versus emergency cesarean delivery for placenta accreta spectrum: a multinational database study. Acta Obstet. Gynecol. Scand. 2021;100(1):41–9. DOI: 10.1111/aogs.14120
- Maison N., Rattanaburi A., Pruksanusak N., Buhachat R., et al. Intraoperative blood volume loss according to gestational age at delivery among pregnant women with placenta accreta spectrum (PAS): an 11-year experience in Songklanagarind Hospital. J. Obstet. Gynaecol. 2022;42(3):424–9. DOI: 10.1080/01443615.2021.1910638
- Durukan H., Durukan O.B., Yazıcı F.C. Planned versus urgent deliveries in placenta previa: maternal, surgical and neonatal results. Arch. Gynecol. Obstet. 2019;300(6):1541–9. DOI: 10.1007/s00404-019-05349-9
- Kong X., Kong Y., Yan J., Hu J.J., et al. On opportunity for emergency cesarean hysterectomy and pregnancy outcomes of patients with placenta accreta. Medicine (Baltimore). 2017:96(39):e7930. DOI: 10.1097/MD.0000000000007930
- Wei Y., Luo J., Luo D. Comparison of efficacy between internal iliac artery and abdominal aorta balloon occlusions in pernicious placenta previa patients with placenta accrete. Gynecol. Obstet. Invest. 2019;84(4):343–9. DOI: 10.1159/000494493
- Chen M., Lv B., He G., Liu Internal iliac artery balloon occlusion during cesarean hysterectomy in women with placenta previa accreta. Int. J. Gynaecol. Obstet. 2019;145(1):110–5. DOI: 10.1002/ijgo.12763
- Stanleigh J., Michaeli J., Armon S., Khatib F. et al. Maternal and neonatal outcomes following a proactive peripartum multidisciplinary management protocol for placenta creta spectrum as compared to the urgent delivery. Eur. J. Obstet. Gynecol. Reprod. Biol. 2019;237:139–44. DOI: 1016/j.ejogrb.2019.04.032
- Jauniaux E., Ayres-de-Campos D., Langhoff-Roos J., Fox K.A. et al. FIGO classification for the clinical diagnosis of placenta accreta spectrum disorders. Int. J. Gynaecol. Obstet. 2019;146(1):20–4. DOI: 10.1002/ijgo.12761.
- Jauniaux E., Gronbeck L., Bunce C., Langhoff-Roos et al. Epidemiology of placenta previa accreta: a systematic review and meta-analysis. BMJ Open. 2019;9(11):e031193. DOI: 10.1136/bmjopen-2019-031193
- Fishel Bartal M., Papanna R., Zacharias N.M., Soriano-Calderon et al. Planned versus unplanned delivery for placenta accreta spectrum. Am. J. Perinatol. 2022;39(3):252–8. DOI: 10.1055/s-0040-1714676
- Fenton T.R., Kim J.H. A systematic review and meta-analysis to revise the Fenton growth chart for preterm infants. BMC Pediatr. 2013;13:59. DOI: 10.1186/1471-2431-13-59
- Макухина Т.Б., Пенжоян Г.А., Модель Г.Ю., Шабунина В.И. и др. Выбор срока родоразрешения у пациенток с предлежанием и врастанием плаценты с учетом интересов плода. Российский вестник акушера-гинеколога. 2022;22(4):73–80. Makukhina T.B., Penzhoyan G.A., Model’ G.Yu., Shabunina V.I. et al. The choice of the delivery time in patients with placenta previa and accreta, taking into account the prognosis for the fetus. Russian Bulletin of Obstetrician-Gynecologist. 2022;22(4):73–80. (in Russian). DOI: 10.17116/rosakush20222204173
- Nicolaides K.H., Wright D., Syngelaki A., Wright et al. Fetal Medicine Foundation fetal and neonatal population weight charts. Ultrasound Obstet. Gynecol. 2018;52(1):44–51. DOI: 10.1002/uog.19073
- Jauniaux E., Dimitrova I., Kenyon N., Mhallem et al. Impact of placenta previa with placenta accreta spectrum disorder on fetal growth. Ultrasound Obstet. Gynecol. 2019;54(5):643–9. DOI: 10.1002/uog.20244
- Bartels H.C., Walsh J.M., O'Connor C., McParland et al. Placenta accreta spectrum ultrasound stage and fetal growth. Int. J. Gynaecol. Obstet. 2023;160(3):955–61. DOI: 10.1002/ijgo.14399
Цель исследования: сравнить исходы беременностей с высоким риском врастания плаценты в зависимости от порядка родоразрешения в условиях акушерского центра третьего уровня.
Дизайн исследования: ретроспективное одноцентровое когортное сравнительное исследование.
Материалы и методы. Были проанализированы исходы одноплодных беременностей, осложнившихся предлежанием плаценты (коды О44.0–О44.1 по Международной классификации болезней 10-го пересмотра (МКБ-10)) и подозрением на врастание плаценты (код О43.2 согласно МКБ-10) по данным антенатальной диагностики в Перинатальном центре третьего уровня ГБУЗ «ККБ № 2» г. Краснодара в 2014–2020 годах. Когорты стратифицировали согласно порядку родоразрешения.
Для определения статистической значимости различий частот использован двусторонний критерий Фишера. Сравнение двух групп по количественному признаку производилось с помощью t-теста Стьюдента для параметрических данных и U-теста Манна – Уитни — для непараметрических. Сравнение средних трех и более групп производилось с помощью Н-теста Краскела – Уоллиса. Связь между двумя количественными признаками определялась с помощью коэффициента корреляции Спирмена. Различия считались статистически значимыми при р = 0,05.
Результаты. Из 547 пациенток в экстренном порядке родоразрешена 131 (23,9%). При экстренном кесаревом сечении (эКС) статистически значимых отличий по объему кровопотери в родах не выявлено (р = 0,518 при предлежании плаценты и р = 0,830 — при врастании плаценты), однако он значимо различался в группах, сформированных по распространенности (p < 0,001) и глубине инвазии плаценты (p < 0,001). Вне зависимости от имеющегося предлежания или врастания плаценты статистически значимые различия по объему кровопотери были связаны с различными сроками беременности (р = 0,013 при предлежании, р < 0,001 при врастании): отмечено уменьшение объема кровопотери по мере увеличения срока гестации (р = –0,303; р < 0,001). При массивной кровопотере (≥ 1500 мл) возрастал риск развития гистерэктомии (отношение шансов = 8,40 (95% доверительный интервал — 4,99–17,68), р < 0,001).
Дети, родившиеся в результате планового кесарева сечения (пКС), имели более высокие показатели гестационного возраста, массы при рождении (p < 0,001) и большинства параметров, характеризующих неонатальные исходы. Маловесные новорожденные чаще встречались в группе эКС (масса ≤ 10 перцентили, p = 0,011). Детям после пКС в сроке 36+0-6 недель кислородная поддержка и перевод в отделение интенсивной терапии требовались чаще, чем после эКС в доношенном сроке (p = 0,020 и p = 0,030 соответственно).
Заключение. Экстренность родоразрешения в акушерском центре третьего уровня при патологическом прикреплении плаценты не влечет повышения объема кровопотери, количества гистерэктомий, ухудшения показателей новорожденных. Частота неонатальных осложнений зависит от гестационного возраста плода (р < 0,001). Представленное исследование обосновывает возможность пролонгирования беременности до срока доношенности (37 недель) женщинам, не имеющим инвазивных форм врастания плаценты при низком риске преждевременных родов.
Ключевые слова: акушерский риск, врастание плаценты, неонатальные исходы, преждевременные роды, экстренное кесарево сечение
Скачать PDFМакухина Т.Б., Пенжоян Г.А., Модель Г.Ю., Донцова М.В. Исходы беременностей высокого риска врастания плаценты в зависимости от порядка оказания помощи при родоразрешении. Женское здоровье и репродукция. 2023. № 4 (59) URL: https://journalgynecology.ru/statyi/ishody-beremennostej-vysokogo-riska-vrastanija-placenty-v-zavisimosti-ot-porjadka-okazanija-pomoshhi-pri-rodorazreshenii/ (дата обращения: дд.мм.гггг)
Макухина Татьяна Борисовна (автор для переписки) — к. м. н., доцент, доцент кафедры акушерства, гинекологии и перинатологии факультета повышения квалификации и профессиональной переподготовки специалистов ФГБОУ ВО «КубГМУ» Минздрава России. 350063, Россия, г. Краснодар, ул. Митрофана Седина, д. 4; врач ультразвуковой диагностики центра перинатальной диагностики Перинатального центра ГБУЗ «ККБ № 2». 350012, Россия, г. Краснодар, ул. Красных партизан, д. 6, корп. 2. https://orcid.org/0000-0003-0536-4500. E-mail: soltatiana@mail.ru
Пенжоян Григорий Артемович — д. м. н., профессор, заведующий кафедрой акушерства, гинекологии и перинатологии факультета повышения квалификации и профессиональной переподготовки специалистов ФГБОУ ВО «КубГМУ» Минздрава России. 350063, Россия, г. Краснодар, ул. Митрофана Седина, д. 4. https://orcid.org/0000-0002-8600-0532. E-mail: pga05@mail.ru
Модель Галина Юрьевна — к. м. н., ассистент кафедры акушерства, гинекологии и перинатологии факультета повышения квалификации и профессиональной переподготовки специалистов ФГБОУ ВО «КубГМУ» Минздрава России. 350063, Россия, г. Краснодар, ул. Митрофана Седина, д. 4; заместитель главного врача по педиатрической помощи ГБУЗ «ККБ № 2». 350012, Россия, г. Краснодар, ул. Красных партизан, д. 6, корп. 2. https://orcid.org/0000-0001-6662-851X. E-mail: galinamodel@yandex.ru
Донцова Мария Владимировна — к. социол. н., доцент, доцент кафедры социологии факультета истории, социологии и международных отношений ФГБОУ ВО «КубГУ». 350040, Россия, г. Краснодар, ул. Ставропольская, д. 149. https://orcid.org/0000-0003-0957-2200. E-mail: dontsova@yandex.ru
Outcomes of pregnancies at high risk of placenta accreta depending on the order of care during delivery
T.B. Makukhina1, 2*, G.A. Penzhoyan1, G.Yu. Model1, 2, M.V. Dontsova3
1 Kuban State Medical University of the Ministry of Health of the Russian Federation; 4 Mitrofan Sedin Str., Krasnodar, Russian Federation, 350063
2 State Budgetary Healthcare Institution "Regional Clinical Hospital No. 2" of the Ministry of Health of the Krasnodar Territory; 6 Red Partisans Str., building 2 Krasnodar, Russian Federation, 350012
3 Kuban State University; 149 Stavropolskaya Str., Krasnodar, Russian Federation, 350040
Abstract
Aim: To compare the outcomes of pregnancies with a high risk of placenta accreta depending on the order of delivery in a tertiary obstetric center.
Study design: Retrospective single-center cohort comparative study.
Materials and methods. We analyzed the outcomes of singleton pregnancies complicated by placenta previa (ICD-10 codes O44.0–O44.1) and suspected placenta accreta (ICD-10 code O43.2) according to antenatal diagnostics at the tertiary Perinatal Center of the State Budgetary Healthcare Institution "KKB No. 2" in Krasnodar in 2014–2020. Cohorts were stratified according to order of delivery. To determine the statistical significance of frequency differences, a two-tailed Fisher test was used. Comparison of two groups on a quantitative basis was made using the Student's t-test for parametric data and the Mann-Whitney U-test for non-parametric data. Comparisons of means of three or more groups were made using the Kruskal-Wallis H test. The relationship between two quantitative characteristics was determined using the Spearman correlation coefficient. Differences were considered statistically significant at p = 0,05.
Results. Of the 547 patients, 131 (23,9%) delivered in an emergency manner. During emergency caesarean section (emCS), no statistically significant differences were found in the volume of blood loss during childbirth (p = 0,518 for placenta previa and p = 0,830 for placenta accreta), however, it differed significantly in groups formed by prevalence (p < 0,001) and depth of placental invasion (p < 0,001). Regardless of the presence of placenta previa or placenta accreta, statistically significant differences in the volume of blood loss were associated with different stages of pregnancy (p = 0,013 for placenta previa, p < 0,001 for accreta): a decrease in the volume of blood loss was noted as the gestational age increased (p = –0,303; p < 0,001). Massive blood loss (≥ 1500 ml) increased the risk of hysterectomy (odds ratio = 8,40 (95% confidence interval – 4,99–17,68), p < 0,001). Children born by elective caesarean section (elCS) had higher gestational age, birth weight (p < 0,001) and most parameters characterizing neonatal outcomes. Low birth weight infants were more common in the emCS group (weight ≤ 10th percentile, p = 0,011). Children after elCS at 36+0-6 weeks required oxygen support and transfer to the intensive care unit more often than after elCS at full term (p = 0,020 and p = 0,030, respectively).
Conclusion. The urgency of delivery in a tertiary obstetric center with pathological placental attachment does not entail an increase in the volume of blood loss, the number of hysterectomies, or a deterioration in the performance of newborns. The incidence of neonatal complications depends on the gestational age of the fetus (p < 0,001). The presented study substantiates the possibility of prolonging pregnancy until full term (37 weeks) for women who do not have invasive forms of placenta accreta with a low risk of preterm birth.
Key words: placenta accreta, preterm birth, emergency cesarean section, neonatal outcomes, obstetric risk.
Т.Б. Макухина1, 2*, Г.А. Пенжоян1, Г.Ю. Модель1, 2, М.В. Донцова3
1 ФГБОУ ВО «Кубанский государственный медицинский университет» Министерства здравоохранения Российской Федерации; Россия, г. Краснодар
2 ГБУЗ «Краевая клиническая больница № 2» Министерства здравоохранения Краснодарского края; Россия, г. Краснодар
3 ФГБОУ ВО «Кубанский государственный университет»; Россия, г. Краснодар
Самыми значимыми осложнениями патологического прикрепления плаценты (предлежания и врастания) являются преждевременные роды, массивная кровопотеря и гистерэктомия [1–8]. При врастании плаценты (ВП), согласно общепринятому мнению, с увеличением срока гестации растет риск экстренного родоразрешения и массивной кровопотери [1][1]. Стратегия снижения акушерских рисков предусматривает раннее плановое родоразрешение пациенток с высоким риском ВП [5, 9, 10]. Но в случае ложноположительной антенатальной диагностики существует вероятность досрочного завершения беременности при отсутствии ВП. В то же время не ясно, насколько риски экстренного родоразрешения для матери при выжидательной тактике в случае вероятного ВП перевешивают риски для плода при плановом родоразрешении до достижения доношенного срока [11–14].
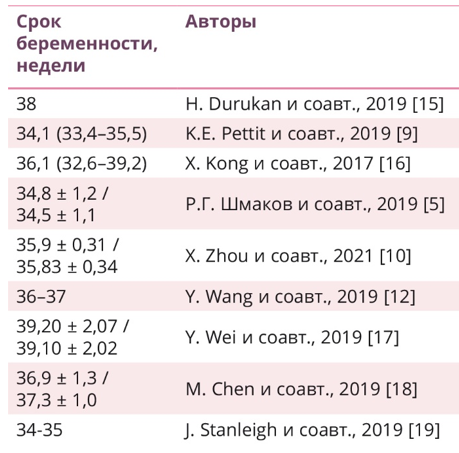
Клинические рекомендации «Патологическое прикрепление плаценты (предлежание и врастание плаценты)» 2023 года предусматривают плановое родоразрешение беременных с высоким риском ВП в 34-36 недель[2]. В то же время эксперты Международной федерации акушеров и гинекологов (International Federation of Gynecology and Obstetrics, FIGO) [1] обосновывают возможность пролонгирования беременности с ВП до 37 недель, то есть до срока доношенности. Мнения других исследователей о предпочтительном сроке для родоразрешения также разняться (табл. 1).
Таблица 1. Предлагаемые сроки планового родоразрешения беременных с высоким риском врастания плаценты
Цель исследования: сравнить исходы беременностей, осложнившихся патологическим прикреплением плаценты, в зависимости от порядка родоразрешения в условиях акушерского центра третьего уровня.
Материалы и методы
Проведено ретроспективное одноцентровое когортное сравнительное исследование исходов беременностей с патологическим прикреплением плаценты по данным антенатальной диагностики в Перинатальном центре третьего уровня ГБУЗ «ККБ № 2» г. Краснодара. Были проанализированы данные архивных историй родов и новорожденных за период 2014-2020 годов с кодами O44.0-O44.1 согласно Международной классификации болезней 10-го пересмотра (МКБ-10). В анализ неонатальных исходов включали все случаи антенатального подозрения на ВП (код О43.2 по МКБ-10) независимо от наличия/отсутствия последующей гистологической верификации диагноза. При анализе объема интраоперационной кровопотери учитывали глубину и распространенность ВП согласно классификации FIGO [20]. Пренатально диагноз ВП формулировался на основании заключения ультразвукового исследования, магнитно-резонансной томографии либо обоих методов. В качестве критериев исключения рассматривали наличие хромосомных аномалий, тяжелых врожденных пороков развития, гемолитической болезни плода, многоплодную беременность, антенатальную гибель плода.
Когорты стратифицировали по порядку родоразрешения. Форму неотложности определяли согласно Клиническим рекомендациям «Роды одноплодные, родоразрешенные путем кесарева сечения» 2021 года[3]: экстренная, неотложная и плановая. Для обработки данных использовали объединение экстренной и неотложной форм в единую — экстренное кесарево сечение (эКС). Гестационный возраст на момент родоразрешения определялся по данным копчико-теменного размера плода в 11+0–13+6 недель либо по бипариетальному диаметру головки плода после 14 недель в случае отсутствия данных о дате последней менструации и результатов скрининга в 1-м триместре беременности. Согласно локальному протоколу, при подозрении на ВП плановое кесарево сечение (пКС) выполнялось в 37+0-6 недель, а при высоком риске антенатального кровотечения (повторных эпизодах кровомазаний, преждевременных родах в анамнезе, сократительной активности матки) — в 360-6 недель (n = 19). Все пациентки давали письменное информированное согласие на оперативные роды.
Статистический анализ проведен с помощью пакета программного обеспечения IBM SPSS Statistics 26.0. Для одномерных данных с нормальным распределением использовали среднее и стандартное отклонение (M ± SD), для данных, не подчиняющихся нормальному распределению, — медиану и межквартильный диапазон (Me (Q1–Q3)). Распределение данных на соответствие критериям нормальности проверялось тестом Колмогорова —Смирнова. Сравнение двух групп по количественному признаку производилось с помощью t-теста Стьюдента для параметрических данных и U-теста Манна — Уитни — для непараметрических. Сравнение средних трех и более групп производилось с помощью Н-теста Краскела — Уоллиса. Двусторонний критерий Фишера использован для определения статистической значимости различий частот. Рассчитывали отношение шансов (ОШ). Различия считались статистически значимыми при р = 0,05.
Результаты
За анализируемый период в Перинатальном центре было принято 57 563 родов, включая 982 — у женщин с предлежанием плаценты (17,06/1000 случаев). После применения критериев исключения в анализ включены 547 пациенток, из них в экстренном порядке родоразрешена 131 (23,9%). Показания к эКС включали кровотечение из половых путей у 110 (84,0%) женщин, дистресс плода — у 10 (7,6%), другие причины — у 11 (8,4%).
Поскольку основным показанием к экстренному родоразрешению при рассматриваемой патологии являлось кровотечение, с помощью теста Краскела — Уоллиса и U-теста Манна — Уитни определено, что объем кровопотери различался по наличию, распространенности и глубине инвазии (врастания плаценты). Кроме того, обнаружена обратная связь между сроком беременности и кровопотерей (р = –0,303; р < 0,001): чем больше срок беременности, тем меньше объем кровопотери при родоразрешении. Для порядка (экстренности) родоразрешения статистически значимых отличий в кровопотере не выявлено (табл. 2). Установлено, что массивная кровопотеря (≥ 1500 мл) значительно увеличивала риск развития гистерэктомии (ОШ = 8,40 (95% доверительный интервал — 4,99–17,68), р < 0,001).
Таблица 2. Объем кровопотери у пациенток с патологическим прикреплением плаценты в зависимости от срока беременности, распространенности инвазии, порядка родоразрешения и объема операции при родоразрешении
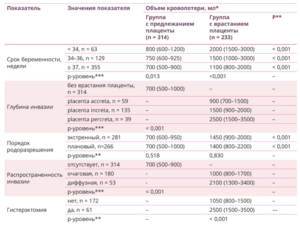
Примечание. (*) — Me (Q1; Q3); (**) — использован U-тест Манна — Уитни; (***) — использован Н-тест Краскела — Уоллиса.
Далее в исследуемой когорте были проанализированы неонатальные исходы в зависимости от порядка родоразрешения. Доступные данные в необходимом для оценки объеме имелись в 258 случаях. Сравнение клинико-демографических характеристик женщин выявило однородность групп по возрасту, коморбидности, привычкам, кратности наблюдения при беременности (табл. 3).
Таблица 3. Материнские характеристики и порядок родоразрешения
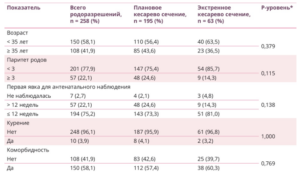
* Использован тест Фишера.
По результатам сравнения характеристик новорожденных определено, что большинство показателей у детей, родившихся в результате пКС, были более благоприятными для дальнейшего развития ребенка (табл. 4).
Таблица 4. Неонатальные исходы у беременных с патологическим прикреплением плаценты
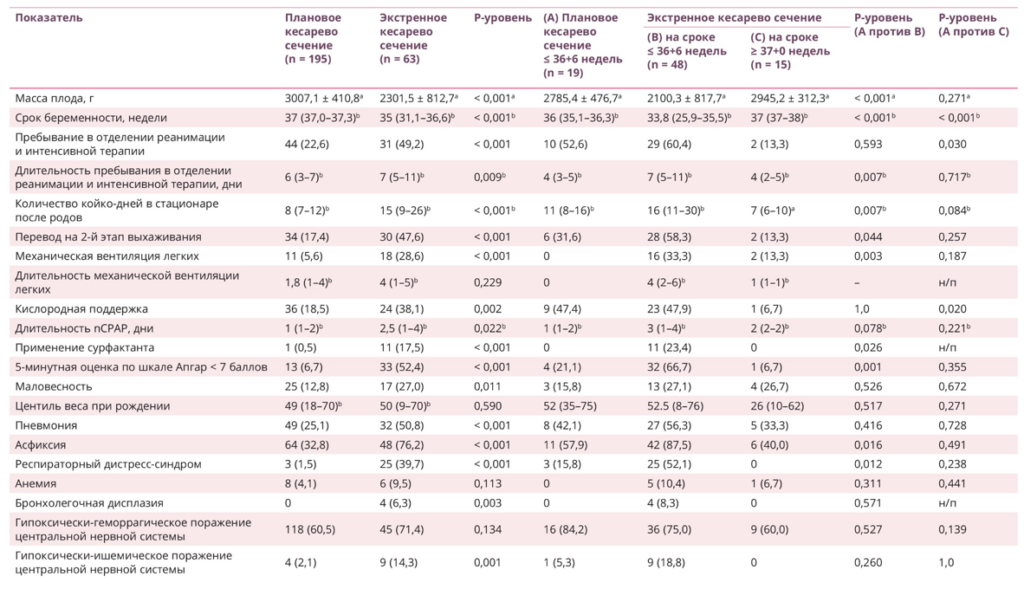
Примечание. (a) — M ± SD, t-критерий для параметрических данных; (b) — Me (Q1–Q3), U-тест Манна — Уитни для непараметрических данных; н/п — неприменимо.
Отмечено, что недоношенным детей из группы с пКС статистически значимо чаще требовались кислородная поддержка и пребывание в отделении реанимации и интенсивной терапии, чем рожденным в срок, но в результате эКС, (табл. 4), при отсутствии значимых различий по другим параметрам, включенным в анализ. Таким образом, гестационный возраст можно выделить как определяющий фактор неонатальных осложнений.
Обсуждение
Количество преждевременных родов в России не имеет тенденции к снижению[4], что во многом связано с ростом частоты ВП [21]. Стандартизация сроков родоразрешения затруднена в связи многообразием форм ВП.
В нашем исследовании не выявлено значимого роста частоты эКС по мере увеличения срока беременности (18,6% до доношенного срока против 5,8% при доношенной беременности); встречаемость эКС оказалась ниже, чем в других работах — 24% против 33–44% [9, 13, 22]. Но ввиду различий в дизайне многие публикации нельзя считать абсолютно сопоставимыми: одни включали только случаи с гистологически верифицированным ВП [9; 22], другие учитывали гистерэктомии при наличии предлежания плаценты и ВП согласно кодам МКБ-10 [16], третьи — только эпизоды антенатального подозрения на ВП [13]. Полученные нами результаты согласуются с данными Y. Wang и соавт. [12], также не обнаружившими статистически значимых различий в частоте экстренных родоразрешений у беременных с ВП в сроках 32–36 недель. Эпизоды антенатальных кровотечений повышают риск экстренного родоразрешения, а антенатальный диагноз ВП — снижает его, что позволяет пролонгировать беременность до 36–37 недель [12, 13].
Проведенный нами анализ не обнаружил значимого влияния порядка родоразрешения на объем интраоперационной кровопотери при ВП. Полученные данные не противоречат опубликованным результатам коллег [13]. В то же время в популяционном исследовании, включавшем более 8 тысяч случаев ВП [7], доказано, что его инвазивные формы ассоциированы с меньшим гестационным возрастом на момент родоразрешения. В нашей выборке бо́льшая кровопотеря ассоциировалась с распространенностью и глубиной инвазии, а также с меньшим сроком беременности, что полностью согласуется с цитируемыми данными.
Обнаруженная в исследовании обратная корреляция объема кровопотери и срока беременности на момент родоразрешения указывает на возможность пролонгирования беременности в случае низкого риска экстренного родоразрешения (антенатальных кровотечений) и находит подтверждение в других работах. Так, N. Maison и соавт. [14] обнаружили снижение объема кровопотери при ВП после 34 недель с минимальными значениями в сроке 36+0 – 36+6 недель (р < 0,05).
Более благоприятные неонатальные исходы при пКС в сравнении с эКС в нашей когорте могут быть объяснены статистически значимой разницей в гестационном возрасте на момент родов (p < 0,001) (табл. 4). Сходные данные опубликованы и в других работах [9, 15]. Исследователями, сравнивавшими неонатальные исходы в однородных по сроку гестации группах, не выявлено статистически значимой разницы между детьми в зависимости от порядка родоразрешения [13, 16, 22].
Первоначально в нашей когорте при оценке массы плода при рождении согласно номограммам T.R. Fenton и соавт. [23] было обнаружено превалирование маловесных новорожденных среди детей в группе пКС [24], при том что в этой группе гестационный возраст новорожденных был статистически значимо больше. Однако далее мы оценили соответствие массы плода при рождении номограммам на основе процентильных норм Фонда медицины плода K.H. Nikolaides и соавт. [25]. Такой подход позволил дополнительно выделить часть маловесных новорожденных среди недоношенных. Среди доношенных детей выявлена завышенная частота маловесных согласно первичной оценке. Таким образом, повторная статистическая обработка позволила обнаружить более частую встречаемость маловесных детей в группе эКС со статистической значимостью различий (табл. 4, рис. 1A). При сравнении доношенных детей в группе с эКС и недоношенных – в группе с пКС не обнаружено разницы по частоте маловесных новорожденных (табл. 3, рис. 1В).

Рис. 1. Распределение массы плода при рождении в зависимости от порядка родоразрешения
Эти результаты вполне согласуются с работами последних лет, подтвердившими отсутствие значимого влияния патологического прикрепления плаценты на частоту задержки роста плода [26, 27].
Заключение
Экстренность родоразрешения при патологическом прикреплении плаценты в акушерском центре третьего уровня не влечет повышения объема кровопотери, частоты гистерэктомий, ухудшения показателей новорожденных. Частота неонатальных осложнений зависит от гестационного возраста плода (р < 0,001), а объем кровопотери с ростом срока гестации снижается (р = –0,303; р < 0,001). Для акушерского риска значение имеют глубина и распространенность инвазии плаценты (p < 0,001 в обоих случаях).
Пролонгирование беременности, осложнившейся врастанием плаценты, у женщин с низким риском преждевременных родов и без распространенной инвазии при условии круглосуточного наблюдения в специализированном акушерском центре до 37 недель улучшает исходы для матери и плода.
Ключевое положение: Представленное исследование обосновывает возможность пролонгироватания беременности до срока доношенности (37 недель) женщинам, не имеющим инвазивных форм врастания плаценты при низком риске преждевременных родов.
Ограничения исследования: Ретроспективный дизайн увеличивает вероятность ошибки. Небольшой объем выборки в группе с эКС мог влиять на результаты, но это ограничение было сложно преодолеть ввиду редкости рассматриваемой патологии и наличия локального протокола, согласно которому при отсутствии кровотечения беременность с подозрением на ВП пролонгировали до 37+0-6 недель.
Использование клинических критериев врастания позволило расширить группу наблюдения для анализа неонатальных исходов, так как выбор срока планового оперативного родоразрешения определяется данными клинического и инструментального обследования. Случаи антенатальной гибели плодов, среди которых также могли быть маловесные, не включались в анализ. В работе также не отслежены отдаленные исходы для детей после выписки из Перинатального центра, включая перевод на второй этап выхаживания.
[1] Патологическое прикрепление плаценты (предлежание и врастание плаценты). Клинические рекомендации. 2023. URL: https://roag-portal.ru/recommendations_obstetrics (дата обращения: 12.05.2023)
[2] Там же
[3] Роды одноплодные, родоразрешенные путем кесарева сечения. Клинические рекомендации. 2021. URL: https://roag-portal.ru/recommendations_obstetrics (дата обращения: 20.06.2022)
[4] Филиппов О.С., Гусева Е.В. Основные показатели деятельности акушерско-гинекологической службы в Российской Федерации в 2020 году. М., 2021. 31 с.
Предыдущая статья
Большое количество исследований последних лет посвящено изучению физиологии нарушений не только во в...
Следующая статья
А.М. Колесникова1*, А.И. Малышкина1, 2, Н.Ю. Сотникова1, 2, И.Е. Та...